Ci sono casi in cui si scopre quasi per caso: una chiazza tondeggiante sul cuoio capelluto, la nuca, la barba. Nessun dolore, nessun prurito — solo un’assenza improvvisa che, in poche settimane, può allargarsi o moltiplicarsi. Per chi vive questa esperienza, l’impatto emotivo è spesso sproporzionato rispetto alla visibilità reale della perdita: l’alopecia areata tocca l’identità, la sicurezza, il modo in cui ci si guarda allo specchio.
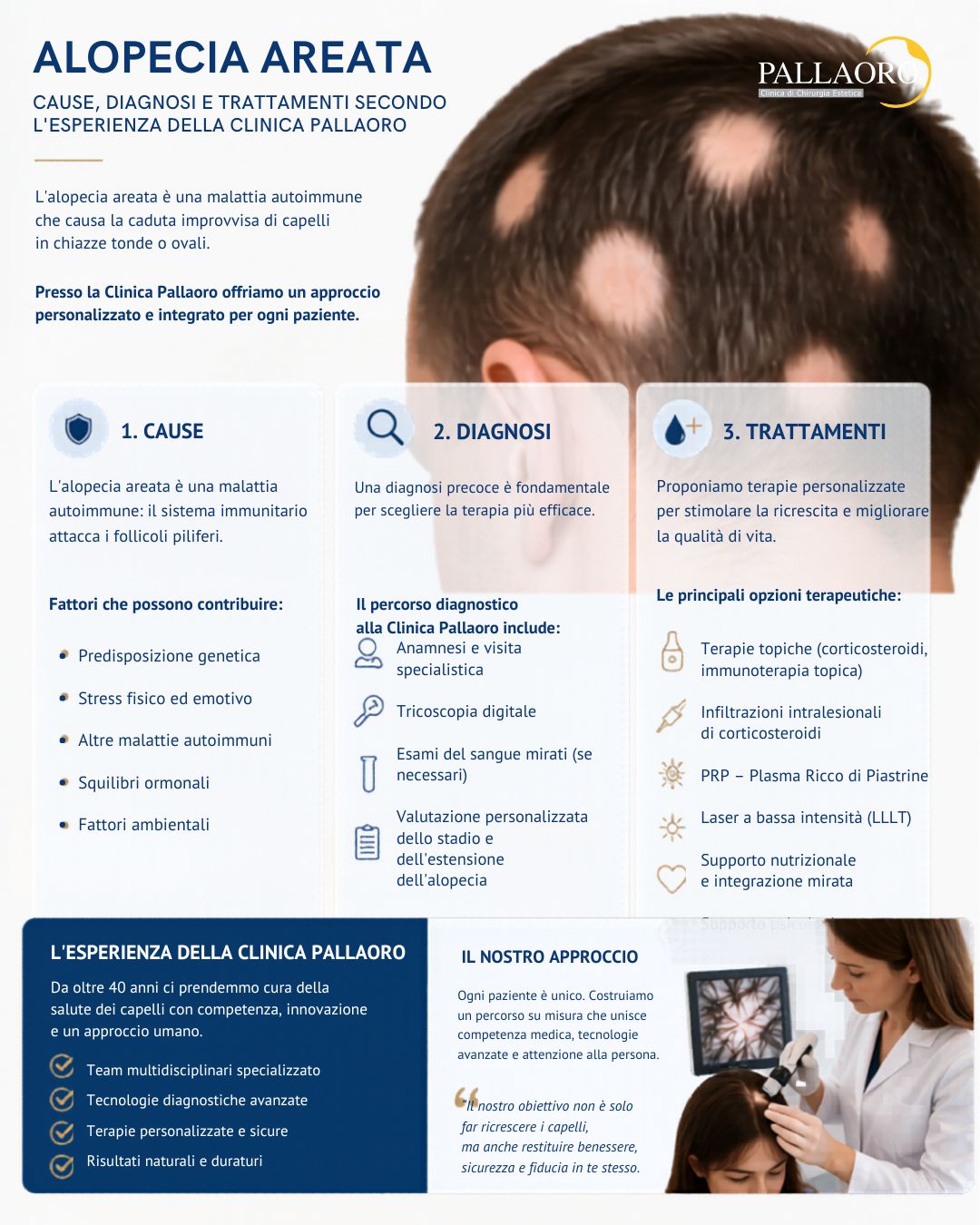
L’alopecia areata è una delle forme di caduta dei capelli più frequenti in assoluto: colpisce circa l’1-2% della popolazione mondiale nell’arco della vita, senza distinzione di genere o fascia d’età. Non è contagiosa, non è causata da una scarsa igiene e, nella maggior parte dei casi, non porta a una perdita permanente. È però una malattia autoimmune complessa, con un andamento imprevedibile, che richiede diagnosi specialistica e un piano terapeutico personalizzato.
Alla Clinica Pallaoro di Padova, attiva dal 1983, affrontiamo la caduta dei capelli con un approccio integrato che parte dalla diagnosi differenziale accurata — spesso condotta con tricoscopia digitale — e arriva, nei casi indicati, al trattamento con PRP o alla valutazione per il trapianto capillare con tecnica Micro FUE Sezionale. In questo articolo presentiamo una guida clinica completa sull’alopecia areata: cause, forme, strumenti diagnostici, terapie disponibili e criteri per scegliere il percorso più adatto.
⚕ Disclaimer medico: I contenuti di questo articolo hanno finalità informativa e divulgativa. Non sostituiscono in alcun modo la valutazione medica specialistica personalizzata. I risultati dei trattamenti possono variare in base alle caratteristiche individuali del paziente. Consultare sempre uno specialista prima di intraprendere qualsiasi terapia.
Che cos’è l’alopecia areata: una malattia autoimmune del follicolo
Il meccanismo immunologico: perché il sistema immunitario attacca i capelli
L’alopecia areata è una patologia infiammatoria cronica ad andamento recidivante, classificata nel gruppo delle dermatosi autoimmuni organo-specifiche. Il suo meccanismo fisiopatologico centrale consiste nella perdita del cosiddetto “privilegio immunologico” del follicolo pilifero: in condizioni normali, il follicolo è protetto dall’attacco del sistema immunitario grazie a specifici meccanismi locali di immunosoppressione. Quando questi meccanismi vengono compromessi, i linfociti T citotossici riconoscono gli antigeni follicolo-specifici come estranei e innescano un processo infiammatorio perifollicolare che blocca la crescita del capello senza distruggere il bulbo.
Questo dettaglio è clinicamente fondamentale: poiché il follicolo rimane intatto, la ricrescita è teoricamente possibile in qualsiasi momento. La malattia non produce cicatrici follicolo-distruttive come invece avviene nelle alopecie cicatriziali (lichen planopilare, alopecia fibrosante frontale) — il che apre scenari terapeutici molto diversi.
Alopecia areata vs alopecia androgenetica: differenze fondamentali
Una delle confusioni più frequenti che incontriamo in fase di prima visita riguarda la distinzione tra alopecia areata e alopecia androgenetica (la comune calvizie). Le due condizioni sono profondamente diverse per meccanismo, presentazione clinica e risposta terapeutica.
L’alopecia androgenetica è una condizione genetico-ormonale, progressiva, che segue schemi predefiniti (Norwood-Hamilton nell’uomo, Ludwig nella donna) e risponde a terapie come il minoxidil topico e la finasteride.
L’alopecia areata è invece una malattia autoimmune, a insorgenza acuta, con pattern a chiazze (non graduale) e con un andamento intrinsecamente imprevedibile. La caduta non segue uno schema progressivo fisso, può interessare qualsiasi area del cuoio capelluto (o del corpo), e risponde a terapie immunomodulatorie.
Distinguerle clinicamente è competenza specialistica: la tricoscopia digitale, nella nostra esperienza, è lo strumento più efficace per una diagnosi differenziale rapida e non invasiva.
Forme cliniche: dalla placca singola all’alopecia universalis
L’alopecia areata non è un’unica entità clinica uniforme. Si manifesta in forme molto diverse per estensione e gravità:
- Alopecia areata localizzata (patchy): una o poche placche tondeggianti o ovalari, spesso a margini netti, di dimensioni variabili. È la forma più comune e quella con la migliore prognosi spontanea.
- Alopecia areata multifocale: presenza di numerose placche distribuite su più aree del cuoio capelluto, con tendenza alla confluenza.
- Alopecia areata totalis (AAT): perdita completa di tutti i capelli del cuoio capelluto.
- Alopecia areata universalis (AAU): perdita di tutti i peli corporei, inclusi sopracciglia, ciglia, barba, peli pubici. È la forma più grave e la più difficile da trattare.
- Alopecia areata ophiasis: pattern a banda che interessa la regione periooccipitale e temporale; ha tendenza alla cronicità e risponde meno ai trattamenti convenzionali.
- Alopecia areata sisaipho (ophiasis inversa): coinvolgimento della zona frontale e parietale, risparmiando la regione occipitale.
Cause e fattori di rischio
Predisposizione genetica e familiarità
L’eziologia dell’alopecia areata è multifattoriale, con una componente genetica ben documentata. Studi su gemelli monozigoti mostrano una concordanza intorno al 55%, confermando che la genetica gioca un ruolo determinante ma non esclusivo. Polimorfismi a carico di geni coinvolti nella regolazione immunitaria — in particolare nelle vie JAK/STAT, HLA di classe I e II, e CTLA4 — sono stati associati a una maggiore suscettibilità alla malattia.
Circa il 20% dei pazienti con alopecia areata ha un familiare di primo grado affetto. Questo dato ha rilevanza nella consulenza clinica: non determina una certezza di trasmissione, ma giustifica un monitoraggio più attento in soggetti con anamnesi familiare positiva.
Stress, eventi traumatici e trigger immunologici
Il ruolo dello stress psicofisico come trigger dell’alopecia areata è supportato da evidenze cliniche e sperimentali, sebbene il meccanismo esatto non sia ancora completamente chiarito. L’asse ipotalamo-ipofisi-surrene, attivato dallo stress cronico, produce alterazioni nei neuropeptidi cutanei (sostanza P, CGRP) che possono influenzare l’omeostasi immunitaria follicolare e ridurre la soglia di attivazione dell’infiammazione perifollicoliare.
Nella nostra pratica clinica osserviamo frequentemente una correlazione temporale tra l’esordio o l’aggravamento dell’alopecia areata ed eventi emotivamente significativi: lutti, separazioni, periodi di stress lavorativo intenso, episodi infettivi acuti. Questo non significa che lo stress “causi” la malattia in soggetti non predisposti, ma che in un individuo geneticamente suscettibile possa agire da fattore scatenante.
Associazione con altre patologie autoimmuni
L’alopecia areata si associa con frequenza statisticamente significativa ad altre condizioni autoimmuni, in particolare:
- Tiroidite di Hashimoto e malattia di Graves (la comorbidità più comune, presente nel 15-20% dei casi)
- Vitiligine
- Lupus eritematoso sistemico
- Artrite reumatoide
- Malattia celiaca
- Sindrome di Down (con prevalenza dell’alopecia areata particolarmente elevata)
Proprio per questa ragione, il workup diagnostico completo dell’alopecia areata include sempre una valutazione ematologica di base orientata alla ricerca di alterazioni tiroidee, marcatori infiammatori e, nei casi clinicamente sospetti, anticorpi organo-specifici.
Fattori ambientali e microbioma
La ricerca più recente ha evidenziato un possibile ruolo del microbioma cutaneo nella patogenesi dell’alopecia areata: alterazioni del microbiota locale del cuoio capelluto e intestinale sembrano influenzare la modulazione della risposta immune. Si tratta di un campo ancora in evoluzione, con implicazioni future per strategie terapeutiche preventive e adiuvanti.
Come si riconosce l’alopecia areata: segni clinici e diagnosi
Presentazione clinica tipica
La presentazione più classica dell’alopecia areata è quella di una o più chiazze tondeggianti o ovalari di alopecia, con cute liscia, senza segni di infiammazione evidente, senza desquamazione e senza cicatrici. I margini sono solitamente netti. La cute dell’area colpita può apparire leggermente atrofica o ipopigmentata.
Un segno patognomonico è la presenza di “capelli a punto esclamativo” (exclamation mark hairs): capelli corti, appuntiti alla base e più larghi all’apice, distribuiti soprattutto ai margini della placca. Questo pattern riflette la fragilità del fusto prodotto da un follicolo in fase di blocco infiammatorio.
Nelle forme di lunga data o multifocali, si osservano frequentemente peli bianchi che crescono al centro delle chiazze (poliosi focale), espressione di un recupero parziale dell’attività follicolare in assenza di melanogenesi.
La tricoscopia nella diagnosi differenziale
La dermoscopia del cuoio capelluto — tricoscopia — rappresenta oggi il gold standard non invasivo per la diagnosi e il monitoraggio dell’alopecia areata. Alla Clinica Pallaoro la tricoscopia digitale è parte integrante del protocollo diagnostico per tutte le forme di alopecia.
I pattern tricoscopici caratteristici dell’alopecia areata includono: capelli a punto esclamativo, punti gialli (follicoli vuoti o con sebo), punti neri (capelli rotti al livello dello scalpo), capelli vellus corti e ricciuti, e vasodilatazione perifollicare. La combinazione e la distribuzione di questi pattern consente di differenziare l’alopecia areata da forme cicatriziali, da tinea capitis, da alopecia androgenetica e da tricotillomania.
Esami ematochimici e valutazione sistemica
Non esiste un esame del sangue specifico per diagnosticare l’alopecia areata: la diagnosi è clinico-dermatoscopica. Tuttavia, il workup ematochimico è fondamentale per escludere cause sistemiche concomitanti e identificare comorbidità autoimmuni da gestire parallelamente.
Gli esami di primo livello che proponiamo in fase diagnostica comprendono: emocromo completo, ferritinemia e sideremia (la carenza di ferro è un cofattore aggravante frequente), TSH con fT3 e fT4, anticorpi anti-TPO, glicemia, protidogramma, vitamina D, zinco sierico. Nei casi clinicamente suggestivi si integra con ANA, anti-dsDNA, ENA, anticorpi anti-transglutaminasi.
Score SALT: come si misura l’estensione della malattia
La quantificazione oggettiva dell’estensione dell’alopecia areata si effettua tramite lo score SALT (Severity of Alopecia Tool), che rappresenta la percentuale di superficie del cuoio capelluto affetta. Il sistema divide il cranio in quattro quadranti con pesi percentuali prestabiliti (top: 40%; occipite: 24%; regione destra: 18%; regione sinistra: 18%) e calcola la superficie interessata in ciascun quadrante.
Lo score SALT è fondamentale non solo per la stratificazione prognostica iniziale, ma anche per il monitoraggio della risposta terapeutica nel tempo: una riduzione del 50% del punteggio SALT è considerata la soglia minima di risposta clinicamente significativa negli studi clinici di riferimento.
Classificazione dell’alopecia areata: dalla forma lieve alla grave
La tabella seguente sintetizza le principali forme cliniche di alopecia areata in base all’estensione (score SALT), alla prognosi e all’approccio terapeutico raccomandato:
| Forma clinica | Estensione (SALT) | Prognosi spontanea | Approccio terapeutico |
| Localizzata (1-3 placche) | < 25% | Buona (50-80% remissione) | Steroidi topici / intralesionali, PRP |
| Multifocale | 25-50% | Moderata, recidive frequenti | Steroidi, PRP, minoxidil, immunoterapia |
| Totalis (AAT) | > 50% – scalpo completo | Riservata | Immunoterapia, inibitori JAK |
| Universalis (AAU) | Tutti i peli corporei | Molto riservata | Inibitori JAK (baricitinib, ritlecitinib) |
| Ophiasis | Banda periooccipitale | Tendenza alla cronicità | Immunoterapia topica (difenciprone) |
Trattamenti disponibili per l’alopecia areata
Non esiste, allo stato attuale, un trattamento definitivamente curativo per l’alopecia areata. L’obiettivo terapeutico è indurre la remissione della malattia attiva, favorire la ricrescita capillare e ridurre la frequenza e la gravità delle recidive. La scelta della terapia dipende dall’estensione della malattia, dall’età del paziente, dalla durata dell’episodio in atto e dalla risposta a eventuali trattamenti precedenti.
Corticosteroidi topici e intralesionali
I corticosteroidi rappresentano ancora oggi il pilastro del trattamento di prima linea nelle forme localizzate. Nelle placche di piccole dimensioni (< 5 cm di diametro), le iniezioni intralesionali di triamcinolone acetonide — effettuate direttamente nella cute affepiata — producono risposte clinicamente significative in circa il 60-70% dei casi entro 4-8 settimane. Il principale limite è la natura locale del trattamento: non previene la formazione di nuove placche né riduce il rischio di recidiva in sedi diverse.
I corticosteroidi topici ad alta potenza (clobetasolo propionato) sono indicati nelle forme multifocali estese, con applicazione occlusiva per migliorarne la penetrazione. L’uso prolungato richiede monitoraggio per possibili effetti locali (atrofia cutanea, teleangectasie).
Immunoterapia topica con difenciprone (DPCP)
Il difenciprone è un aptene di contatto che provoca una reazione allergica controllata sul cuoio capelluto, inducendo una modulazione della risposta immunitaria locale che può interrompere il processo autoimmune perifollicolaire. È il trattamento non sistemico con le maggiori evidenze di efficacia nelle forme estese: studi pubblicati mostrano tassi di ricrescita accettabile nel 40-60% dei pazienti con alopecia totalis o ophiasis. Richiede una fase di sensibilizzazione iniziale e successiva applicazione settimanale, con incremento progressivo della concentrazione.
Minoxidil topico come terapia di supporto
Il minoxidil topico (2% o 5%) non agisce sul meccanismo autoimmune, ma stimola la proliferazione cellulare follicolare e prolunga la fase anagen. Viene utilizzato come terapia adiuvante in combinazione con le terapie immunomodulatorie, soprattutto nelle fasi di ricrescita, per ottimizzare il recupero del fusto capillare. La risposta è più evidente nelle forme localizzate in fase di remissione spontanea o terapeutica.
Inibitori JAK: la frontiera terapeutica più avanzata
Il progresso terapeutico più significativo degli ultimi anni è rappresentato dagli inibitori delle chinasi Janus (JAK), che agiscono bloccando la via di segnalazione intracellulare JAK/STAT, centrale nella cascata infiammatoria dell’alopecia areata. Baricitinib (approvato da EMA nel 2022 per le forme gravi nell’adulto) e ritlecitinib (approvato nel 2023) hanno dimostrato nei trial di fase III tassi di ricrescita clinicamente significativi nel 30-40% dei pazienti con alopecia totalis e universalis — risultati senza precedenti in questa categoria di pazienti.
Il profilo di sicurezza richiede valutazione individuale: sono farmaci immunosoppressori sistemici, controindicati in presenza di infezioni attive, tubercolosi, neoplasie, e con necessità di screening ematologico e vaccinale preventivo. Sono indicati esclusivamente in pazienti adulti con forme severe e non responsivi ad altre terapie, sotto stretta supervisione specialistica.
Fototerapia PUVA e narrow-band UVB
La fototerapia con raggi UVA (PUVA) o UVB a banda stretta (narrow-band UVB) sfrutta l’effetto immunomodulatore delle radiazioni ultraviolette sulla cute. L’efficacia nell’alopecia areata è modesta rispetto ad altre indicazioni dermatologiche (psoriasi, vitiligine): i tassi di risposta nelle forme estese non superano il 20-30%, e le recidive alla sospensione sono frequenti. Può essere considerata come opzione adiuvante o nei pazienti che non tollerano altri trattamenti sistemici.
Approccio integrato: la combinazione ottimale
Nella pratica clinica moderna, l’approccio più efficace all’alopecia areata non è mai monoterapico. La sinergia tra diverse modalità terapeutiche — ad esempio corticosteroidi intralesionali + PRP + minoxidil topico nelle forme moderate, o inibitore JAK + minoxidil nelle forme gravi in remissione indotta — consente di ottimizzare la risposta e ridurre le recidive. Il piano terapeutico deve essere costruito sul singolo paziente, tenendo conto dell’estensione, della durata, dei fattori scatenanti e delle aspettative individuali.
PRP per l’alopecia areata: efficacia, indicazioni e protocollo alla Clinica Pallaoro
Meccanismo d’azione del PRP sul follicolo in fase di blocco
Il Plasma Ricco di Piastrine (PRP) è una preparazione biologica autologa ottenuta dalla centrifugazione del sangue del paziente, con concentrazione 4-8 volte superiore alla norma dei fattori di crescita piastrinici: PDGF (Platelet-Derived Growth Factor), VEGF (Vascular Endothelial Growth Factor), IGF-1, EGF e TGF-beta. Iniettati direttamente nel derma del cuoio capelluto, questi fattori esercitano un’azione plurima: stimolano la proliferazione delle cellule della papilla dermica follicolare, prolungano la fase anagen, migliorano la vascolarizzazione perifollicoliare e — rilevante nell’alopecia areata — modulano l’attività delle cellule T regolatorie locali, attenuando il processo infiammatorio autoimmune.
Evidenze scientifiche: cosa dice la letteratura
La letteratura scientifica sul PRP nell’alopecia areata è in crescita e complessivamente incoraggiante. Studi randomizzati controllati (tra cui quelli di Gentile et al. e la revisione di Alves e Grimalt, pubblicata su Dermatology and Therapy) hanno documentato ricrescite statisticamente significative nei pazienti trattati con PRP rispetto al placebo, soprattutto nelle forme localizzate e multifocali. I risultati migliori si osservano nei pazienti con malattia di durata inferiore a 5 anni, con placche di dimensioni moderate e in fase di quiescenza immunitaria.
Le linee guida della Società Italiana di Dermatologia e Venereologia (SIDeMaST) includono il PRP tra le opzioni terapeutiche per le forme localizzate di alopecia areata non responsive ai trattamenti di prima linea. Non è indicato come monoterapia nelle forme totalis o universalis.
Il protocollo PRP della Clinica Pallaoro
Alla Clinica Pallaoro il trattamento con PRP per l’alopecia areata segue un protocollo standardizzato e personalizzato, sviluppato nel corso di anni di pratica clinica nel trattamento delle alopecie. Il prelievo viene effettuato in seduta ambulatoriale: circa 20-30 ml di sangue venoso vengono centrifugati con sistema a doppia centrifuga per ottenere un concentrato piastrinico ad alta purezza. Prima dell’iniezione si effettua una tricoscopia di mappatura per identificare le aree di attività follicolare residua — che sono quelle che risponderanno meglio al trattamento.
Le iniezioni vengono eseguite con microaghi a tecnica multipla, distribuite uniformemente sulle aree colpite e sui margini perilesionali. Il protocollo standard prevede 3-4 sedute a cadenza mensile nella fase di induzione, seguite da sedute di mantenimento ogni 3-6 mesi in base alla risposta clinica. La procedura è ben tollerata: si utilizza crema anestetica topica, e il disagio durante le iniezioni è minimo.
Risultati attesi e tempistiche realistiche
Nella nostra esperienza clinica, i pazienti con alopecia areata localizzata trattati con PRP iniziano a osservare segni di ricrescita — capelli vellus fini nelle aree trattate — a partire dalla quarta-sesta settimana dalla prima seduta. La risposta ottimale si valuta dopo il completamento del ciclo di induzione (circa 4 mesi). Non tutti i pazienti rispondono allo stesso modo: il PRP non produce remissioni in assenza di una quiescenza almeno parziale del processo autoimmune sottostante.
⚕ Disclaimer medico: I risultati del trattamento con PRP per l’alopecia areata variano in modo significativo in base all’estensione della malattia, alla sua durata, all’attività immunitaria residua e alle caratteristiche individuali del paziente. La ricrescita non è garantita. È essenziale una valutazione specialistica prima di iniziare qualsiasi ciclo di trattamento.
Il trapianto di capelli nell’alopecia areata: quando è indicato e quando no
Perché l’alopecia areata attiva è una controindicazione assoluta al trapianto
Una delle domande più frequenti nei pazienti con alopecia areata estesa è se il trapianto capelli possa risolvere il problema. La risposta richiede una distinzione fondamentale: nella malattia in fase attiva, il trapianto è controindicato. I follicoli trapiantati — anche se prelevati da zone donatori apparentemente sane — verrebbero esposti agli stessi meccanismi autoimmuni responsabili della malattia, con alta probabilità di perdita del trapianto stesso. Non avrebbe quindi alcun senso clinico né estetico.
Criteri di stabilità per la valutazione al trapianto
Il trapianto capillare può essere considerato nell’alopecia areata esclusivamente in pazienti con malattia documentata in remissione da almeno 12-24 mesi consecutivi, senza nuove placche, senza progressione tricoscopica e con score SALT stabile. In queste condizioni, i follicoli trapiantati hanno una ragionevole probabilità di attecchire stabilmente.
È importante però comunicare al paziente in modo trasparente che l’alopecia areata è una malattia potenzialmente recidivante: anche dopo un trapianto eseguito in un periodo di stabilità, una nuova recidiva autoimmune potrebbe compromettere i follicoli impiantati. Questo rischio non è eliminabile, ma è gestibile con monitoraggio clinico regolare e terapia di mantenimento.
La tecnica Micro FUE Sezionale: adattamento alle situazioni complesse
Nei casi selezionati idonei, alla Clinica Pallaoro utilizziamo la tecnica proprietaria Micro FUE Sezionale, sviluppata e perfezionata dal Dott. Pallaoro nel corso di anni di pratica nel trapianto capillare. La tecnica prevede il prelievo follicolare con micropunch di precisione in modalità sezionale — un approccio che minimizza il trauma alla zona donatrice e consente di ottenere unità follicolari di alta qualità anche in pazienti con densità ridotta o con capelli particolarmente fini.
Nelle forme di alopecia areata con aree fibrotiche o con follicoli residui in stato di telogen prolungato, la tecnica Micro FUE Sezionale permette un approccio più preciso e delicato rispetto alla FUE convenzionale, riducendo la percentuale di follicoli tranciati durante il prelievo e aumentando la resa complessiva del trapianto.
Valutazione per il trapianto: Se hai l’alopecia areata e stai valutando il trapianto, il primo passo è una visita specialistica per verificare la stabilità della malattia e la tua idoneità alla procedura. Non tutte le forme di alopecia areata sono indicate al trapianto — ma nei pazienti giusti, con la giusta preparazione, i risultati possono essere trasformativi.
Clinica Pallaoro: esperienza e approccio nel trattamento dell’alopecia areata
La Clinica Pallaoro di Padova è attiva dal 1983 nel campo della chirurgia plastica, ricostruttiva ed estetica. In oltre 40 anni di attività clinica, il trattamento delle alopecie — nelle loro diverse forme — è diventato uno degli ambiti di maggiore specializzazione della struttura, con un approccio che integra diagnostica avanzata, medicina estetica e chirurgia capillare.
La formazione e l’aggiornamento continuo in tricologia chirurgica hanno portato allo sviluppo di tecniche proprietarie — tra cui la Micro FUE Sezionale per il trapianto capillare — che rappresentano il punto di differenza qualitativo della clinica nel panorama dei centri specialistici italiani.
Il percorso del paziente con alopecia areata alla Clinica Pallaoro segue uno schema strutturato:
- Prima visita: anamnesi dettagliata, tricoscopia digitale, mappatura delle aree colpite, valutazione del score SALT
- Workup diagnostico: indicazione agli esami ematochimici di approfondimento secondo il profilo clinico
- Piano terapeutico personalizzato: scelta della strategia in base a estensione, durata, risposta a terapie precedenti, aspettative del paziente
- Esecuzione del trattamento: PRP secondo protocollo strutturato, o valutazione per trapianto nei casi idonei
- Follow-up: tricoscopia di controllo a 3-6 mesi, adattamento del piano terapeutico, gestione delle recidive
La struttura dispone di tricoscopia digitale ad alta definizione, sistema di centrifugazione PRP a doppia centrifuga e sala chirurgica per trapianto capillare attrezzata per le procedure Micro FUE Sezionale.
Decorso e prognosi: cosa aspettarsi realisticamente
Guarigione spontanea: quando avviene e in quali forme
L’alopecia areata localizzata — con meno del 25% di cuoio capelluto interessato e insorgenza recente — ha una probabilità di remissione spontanea relativamente alta: circa il 50-80% dei pazienti recupera la crescita capillare entro 12 mesi, anche senza trattamento. Questo dato, però, non deve essere interpretato come un motivo per non consultare uno specialista: la diagnosi differenziale è essenziale (non tutte le chiazze calve sono alopecia areata), e il trattamento precoce può accelerare la remissione e ridurre il rischio di recidiva.
Nelle forme più estese — multifocali con score SALT > 50%, totalis o universalis — la probabilità di remissione spontanea si riduce drasticamente, e la tendenza alla cronicità aumenta. In questi casi l’intervento terapeutico attivo non è solo opportuno, ma necessario per preservare la densità residua e limitare la progressione.
Recidiva: frequenza e fattori predittivi
La recidiva è uno degli aspetti più delicati dell’alopecia areata, e uno dei motivi di maggiore angoscia per i pazienti. Circa il 30-40% di coloro che hanno avuto un primo episodio va incontro a recidiva nei successivi 5 anni. I fattori che aumentano il rischio includono: esordio in età infantile, forma ophiasis, familiarità positiva, coinvolgimento delle unghie (onicodistrofia areata), presenza di comorbidità autoimmuni e stress psicofisico prolungato.
Una strategia di mantenimento post-remissione — che può prevedere PRP con cadenza semestrale, minoxidil topico e gestione dello stress — riduce significativamente la frequenza e la gravità delle recidive, nella nostra esperienza clinica.
Impatto psicologico e supporto al paziente
L’alopecia areata non è “solo” un problema estetico: studi clinici documentano tassi elevati di ansia, depressione e riduzione della qualità della vita nei pazienti affetti, comparabili a quelli osservati in patologie dermatologiche più gravi come la psoriasi. L’impatto è particolarmente significativo negli adolescenti e nei giovani adulti, dove l’immagine corporea ha un peso identitario centrale.
Un approccio clinico completo all’alopecia areata non può prescindere dalla dimensione psicologica. Alla Clinica Pallaoro proponiamo, nei casi in cui emerge un disagio significativo, l’integrazione del percorso dermatologico con un supporto psicologico specializzato.
Costi indicativi del trattamento per alopecia areata
I costi variano in base alla complessità del caso, all’estensione della malattia e al piano terapeutico individuato in sede di consulenza. Di seguito una stima orientativa:
- Visita specialistica tricologica con tricoscopia digitale: a partire da 150€
- Ciclo di PRP per alopecia (3 sedute): range indicativo 800–1.400€
- Seduta singola di mantenimento PRP: 300–400€
- Valutazione per trapianto capillare (consulenza chirurgica): inclusa nella visita specialistica
- Trapianto Micro FUE Sezionale: preventivo personalizzato in sede di visita, variabile in base al numero di unità follicolari e all’area da trattare
La Clinica Pallaoro offre la possibilità di pagamento rateale senza interessi per i trattamenti chirurgici ed estetico-medici, in collaborazione con partner finanziari convenzionati. Le condizioni dettagliate vengono illustrate durante la consulenza.
FAQ: le domande più frequenti sull’alopecia areata
1. L’alopecia areata guarisce definitivamente?
Non esiste, allo stato attuale, un trattamento definitivamente curativo. Tuttavia, una percentuale significativa di pazienti con forme localizzate ottiene remissioni durature, spontanee o indotte dal trattamento. Nelle forme estese la cronicità è più frequente, ma i nuovi farmaci (inibitori JAK) hanno rivoluzionato le possibilità terapeutiche. “Guarigione” va intesa come controllo stabile a lungo termine della malattia, non come eliminazione del rischio biologico.
2. Qual è la differenza tra alopecia areata e alopecia androgenetica?
Sono patologie fondamentalmente diverse. L’alopecia androgenetica è una condizione genetico-ormonale che produce diradamento progressivo secondo schemi predefiniti (calvizie comune), non è autoimmune e risponde a minoxidil e finasteride. L’alopecia areata è una malattia autoimmune che produce placche di perdita totale del capello, ad insorgenza acuta, con andamento imprevedibile e terapie completamente diverse. La distinzione si fa con visita tricologica e tricoscopia.
3. Lo stress causa l’alopecia areata?
Lo stress non causa la malattia in soggetti non predisposti, ma può fungere da trigger in chi ha una suscettibilità genetica. La correlazione clinica è documentata: molti pazienti riferiscono un periodo di stress intenso nei mesi precedenti il primo episodio. Questo non significa che ridurre lo stress guarisca la malattia, ma che la gestione dello stress è parte integrante di un approccio terapeutico completo.
4. Il PRP funziona per l’alopecia areata? In quanto tempo si vedono i risultati?
Il PRP ha evidenze di efficacia nelle forme localizzate e multifocali in fase di quiescenza. I primi segni di ricrescita si osservano solitamente tra la quarta e l’ottava settimana dalla prima seduta. La risposta ottimale si valuta al termine del ciclo di induzione (3-4 sedute mensili). Non è indicato come monoterapia nelle forme totalis o universalis.
5. L’alopecia areata è contagiosa?
Assolutamente no. L’alopecia areata è una malattia autoimmune: non ha agente infettivo, non si trasmette per contatto, né per via aerea o ematica. Questa domanda emerge spesso dall’ansia dei pazienti, ma è importante rassicurare con chiarezza: non ci sono rischi per familiari o partner.
6. Posso fare il trapianto di capelli se ho l’alopecia areata?
Solo in condizioni molto specifiche: malattia documentata in remissione da almeno 12-24 mesi, score SALT stabile, assenza di nuove placche. Il trapianto capelli in fase di malattia attiva è controindicato perché i follicoli trapiantati verrebbero distrutti dal processo autoimmune in corso. La valutazione di idoneità richiede visita specialistica dedicata.
7. Quali esami devo fare prima di iniziare il trattamento?
Gli esami di base includono emocromo, ferritinemia, sideremia, TSH, fT3, fT4, anti-TPO, vitamina D, zinco. Nei casi con sospetto di comorbidità autoimmuni si integra con ANA, ENA, anticorpi anti-transglutaminasi. Nessun esame specifico “diagnostica” l’alopecia areata — la diagnosi è clinico-tricoscopica — ma il workup ematologico è fondamentale per escludere fattori aggravanti e impostare un piano terapeutico completo.
8. L’alopecia areata può colpire anche barba e sopracciglia?
Sì. L’alopecia areata può interessare qualsiasi sito follicolare: cuoio capelluto, barba, sopracciglia, ciglia, peli pubici e corporei. La perdita di sopracciglia e ciglia (alopecia areata ophiasis facciale) ha un impatto estetico e psicologico particolarmente significativo. Le terapie sono analoghe a quelle del cuoio capelluto, con adattamenti tecnici specifici per le diverse aree.
9. Quanto dura un episodio di alopecia areata?
La durata è altamente variabile. Nelle forme localizzate, un episodio può risolversi spontaneamente in 6-12 mesi. Nelle forme estese, la malattia può essere attiva per anni o cronicizzare. La tendenza alla recidiva — anche dopo remissione completa — è presente nel 30-40% dei pazienti. Non è possibile prevedere con certezza la durata di un singolo episodio, ma il trattamento precoce aumenta significativamente la probabilità di remissione in tempi brevi.
10. La terapia con inibitori JAK è sicura?
Gli inibitori JAK (baricitinib, ritlecitinib) sono farmaci immunosoppressori sistemici con un profilo di sicurezza che richiede una valutazione medica attenta. Prima dell’avvio è necessario uno screening per infezioni latenti (tubercolosi, epatite B e C, HIV), un esame emocromocitometrico completo e la verifica delle vaccinazioni. I principali rischi noti includono aumentata suscettibilità a infezioni (in particolare herpes zoster), alterazioni lipidiche e, rara ma monitorata, trombosi venosa. Sono approvati solo per forme severe in adulti, e devono essere prescritti e seguiti da uno specialista dermatologo o immunologo.
Il primo passo è una diagnosi corretta
L’alopecia areata è una malattia complessa, sfaccettata, che può cambiare profondamente il rapporto di una persona con la propria immagine. Ma è anche una condizione per cui esistono oggi più opzioni terapeutiche che mai — dai corticosteroidi intralesionali al PRP, fino agli inibitori JAK per le forme severe — e per cui, nei casi selezionati, anche il trapianto capillare può rappresentare una soluzione concreta e duratura.
La chiave è non aspettare. Ogni settimana di malattia attiva non trattata è potenzialmente una settimana di progressione evitabile. La diagnosi precoce, la corretta stratificazione della forma clinica e un piano terapeutico personalizzato fanno la differenza tra un episodio isolato gestito rapidamente e una cronicizzazione che avrebbe potuto essere prevenuta.
Alla Clinica Pallaoro di Padova offriamo una valutazione tricologica completa con tricoscopia digitale, workup diagnostico integrato e accesso all’intero spettro delle terapie disponibili — compreso il trattamento PRP secondo protocollo e la tecnica Micro FUE Sezionale per i casi chirurgici. Prenota una prima visita specialistica: è il punto di partenza di ogni percorso terapeutico serio.