Il melanoma è una neoplasia maligna che origina dalla trasformazione tumorale dei melanociti, le cellule dell’epidermide specializzate nella produzione di melanina, il pigmento che conferisce colore alla cute e la protegge dai danni delle radiazioni solari. Sebbene rappresenti solo una piccola percentuale di tutti i tumori cutanei, il melanoma è di gran lunga il più temibile per la sua spiccata tendenza a invadere i tessuti circostanti e a diffondersi precocemente ad altre parti del corpo (metastasi), anche a partire da una lesione di minime dimensioni. La sua incidenza è in continuo e preoccupante aumento, quasi a livelli epidemici nelle popolazioni di etnia caucasica, colpendo fasce di età sempre più giovani e rendendo la diagnosi precoce e la prevenzione strumenti assolutamente vitali. Riconoscere un melanoma ai suoi stadi iniziali è infatti l’elemento chiave che permette di raggiungere tassi di guarigione vicini al 100%. Questo tumore può insorgere su cute sana, definito “de novo”, che rappresenta la maggioranza dei casi, oppure svilupparsi dalla modificazione maligna di un nevo melanocitico preesistente. La presentazione clinica è eterogenea, ma il sospetto diagnostico si basa sull’identificazione di lesioni pigmentate con caratteristiche atipiche, facilmente memorizzabili attraverso la regola dell’ABCDE. Comprendere a fondo i fattori di rischio, adottare rigorose misure di fotoprotezione e sottoporsi a controlli dermatologici periodici sono i pilastri su cui si fonda la lotta contro questa patologia.
Le tipologie di melanoma
Esistono diverse varianti clinico-patologiche di melanoma, che si differenziano per aspetto, modalità di crescita e prognosi:
- Melanoma a diffusione superficiale (SSM): È la forma più comune (circa il 70% dei casi). Tende a crescere per un periodo di tempo in senso orizzontale (“fase di crescita radiale”) prima di invadere il derma in profondità. Durante questa fase, che può durare mesi o anni, la lesione si allarga ma rimane sottile, apparendo come una macchia asimmetrica, con bordi irregolari e colore disomogeneo. Spesso viene scambiato per un nevo comune, ritardandone la diagnosi.
- Melanoma nodulare: È la seconda forma più frequente (15-20%) e la più aggressiva. Si caratterizza fin dall’inizio per una rapida crescita verticale, senza una fase di crescita radiale apprezzabile. Appare come un nodulo o una papula rilevata, di colore blu-nero o talvolta non pigmentato (amelanotico), che cresce rapidamente in spessore, potendo ulcerarsi e sanguinare spontaneamente. La sua aggressività è legata proprio a questa precoce invasione verticale.
- Lentigo maligna melanoma: Tipica delle persone anziane e delle aree cutanee cronicamente esposte al sole (viso, collo, cuoio capelluto nei calvi). Si sviluppa da una lesione precursore chiamata “lentigo maligna” o “lentigo solare di Hutchinson”, una macchia simile a una grande lentiggine, a crescita molto lenta, che può rimanere stabile per anni prima di sviluppare aree di invasione e trasformarsi in un melanoma invasivo.
- Melanoma acrale lentigginoso: È una forma più rara nelle popolazioni caucasiche, ma più comune in quelle di pelle scura. Colpisce le estremità, localizzandosi nelle sedi palmo-plantari, nel letto ungueale o sulle mucose (orale, genitale). La sua insorgenza non è correlata all’esposizione solare, a dimostrazione che il melanoma può svilupparsi in qualsiasi parte del corpo.
Le cause e i fattori di rischio del melanoma
La causa primaria accertata per lo sviluppo del melanoma è l’esposizione, in particolare intermittente e intensa, alle radiazioni ultraviolette (UV) del sole o di fonti artificiali. I raggi UVA e UVB danneggiano il DNA dei melanociti, creando legami anomali (dimeri di pirimidina) che, se non vengono riparati correttamente dai meccanismi cellulari, possono portare a mutazioni permanenti in geni chiave (oncogeni come BRAF o geni oncosoppressori come p53), innescando una proliferazione cellulare deregolata. Le scottature solari, specialmente in età infantile e adolescenziale, rappresentano un fattore di rischio estremamente significativo, poiché la pelle dei bambini è più sottile e i suoi sistemi di difesa sono meno sviluppati.
I fattori che aumentano la probabilità di sviluppare un melanoma sono:
- Fototipo: Secondo la scala di Fitzpatrick, i soggetti con fototipo I (pelle lattea, capelli rossi, si scotta sempre, non si abbronza mai) e II (pelle chiara, capelli biondi, si scotta facilmente, si abbronza con difficoltà) sono a rischio molto più elevato.
- Fattori genetici e familiari: Una storia personale o familiare di melanoma aumenta il rischio. Circa il 10% dei pazienti ha una predisposizione ereditaria, talvolta legata a mutazioni di geni specifici come CDKN2A.
- Nevi melanocitici: Un numero elevato di nevi comuni (>50) o la presenza di nevi atipici (o displastici), clinicamente più grandi e irregolari, sono importanti marcatori di rischio. Anche un nevo congenito di grandi dimensioni (>20 cm) ha un potenziale di trasformazione maligna nel corso della vita.
- Immunosoppressione: Condizioni di deficit immunitario, congenite o acquisite (es. pazienti trapiantati, terapie immunosoppressive per malattie autoimmuni, infezione da HIV), riducono la sorveglianza immunologica, ovvero la capacità dell’organismo di riconoscere e distruggere le cellule tumorali sul nascere.
La diagnosi e la stadiazione del melanoma
Una diagnosi precoce cambia radicalmente la prognosi del melanoma. L’iter diagnostico, un percorso meticoloso e sequenziale, è fondamentale per intercettare il tumore nella sua fase più curabile e si articola in più fasi.
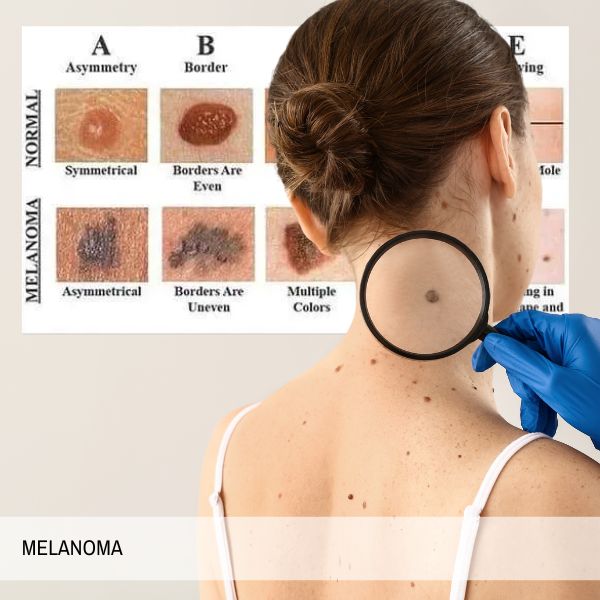
- Autoesame e visita specialistica: L’auto-ispezione periodica della cute è il primo, insostituibile anello della catena diagnostica. L’utilizzo della regola mnemonica ABCDE guida il paziente nell’identificazione dei segnali d’allarme: Asimmetria (una metà della lesione non è speculare all’altra), Bordi (irregolari, frastagliati o mal definiti), Colore (disomogeneo, con sfumature multiple di marrone, nero, rosso, bianco o blu), Diametro (generalmente superiore a 6 mm, anche se esistono melanomi più piccoli), ed Evoluzione (qualsiasi cambiamento in dimensione, forma, colore o spessore). Alcuni esperti aggiungono la lettera “F” per “Firmness/Feeling” (cambiamenti nella consistenza, da soffice a più dura) o la comparsa di nuovi sintomi come prurito, sensibilità o sanguinamento spontaneo. Di fronte a uno o più di questi segni, la visita dermatologica diventa un passo obbligato e urgente.
- Dermatoscopia: La visita specialistica si avvale della dermatoscopia (anche nota come dermoscopia o microscopia in epiluminescenza), una tecnica non invasiva che rappresenta il ponte tra l’esame clinico e la diagnosi istologica. Utilizzando uno strumento chiamato dermatoscopio, che combina una lente di ingrandimento di alta qualità con una fonte di luce polarizzata, il dermatologo può eliminare i riflessi della superficie cutanea e osservare in dettaglio le strutture pigmentate e vascolari del derma superficiale. Questo permette di identificare pattern specifici (come il reticolo pigmentario atipico, le strie radiali, i globuli irregolari o il pattern vascolare polimorfo) che sono invisibili a occhio nudo e altamente suggestivi di melanoma. La dermatoscopia aumenta in modo significativo l’accuratezza diagnostica, consentendo di ridurre il numero di biopsie non necessarie per lesioni benigne e, al contempo, di identificare precocemente i melanomi più subdoli.
- Biopsia escissionale e esame istologico: La diagnosi di certezza, il cosiddetto “gold standard”, si ottiene esclusivamente con l’asportazione chirurgica completa della lesione sospetta (biopsia escissionale) e la sua successiva analisi al microscopio. È cruciale che la biopsia sia “escissionale”, ovvero che rimuova l’intera lesione con un piccolo margine di cute sana circostante (1-2 mm). Questo approccio è preferibile ad una biopsia parziale (punch o shave) perché fornisce all’anatomopatologo il tessuto completo, permettendo una valutazione accurata di tutti i parametri prognostici. L’analisi istologica non solo conferma o esclude la diagnosi di melanoma, ma fornisce informazioni prognostiche essenziali per la successiva stadiazione e pianificazione terapeutica.
Stadiazione: lo spessore di Breslow e la biopsia del linfonodo sentinella
L’esame istologico definisce il parametro prognostico più importante: lo spessore di Breslow, che misura in millimetri la profondità dell’invasione del tumore. Oltre allo spessore, il patologo valuta altri fattori importanti come la presenza di ulcerazione (perdita dell’integrità dell’epidermide sopra il tumore) e il numero di mitosi per millimetro quadrato (un indice della velocità di proliferazione cellulare). In base a questi e altri parametri, i melanomi vengono stadiati secondo il sistema TNM.
Per i melanomi con spessore superiore a 0.8-1 mm (o con altri fattori di rischio istologico), è indicata la ricerca del linfonodo sentinella. Si tratta del primo linfonodo che drena la linfa dall’area del tumore. La sua biopsia permette di verificare se le cellule tumorali hanno iniziato a diffondersi per via linfatica, un’informazione fondamentale per la stadiazione e per la pianificazione delle terapie successive.
I rischi associati al melanoma e le implicazioni prognostiche
Il rischio primario e più temibile del melanoma è la sua spiccata capacità metastatica, ovvero la tendenza delle cellule tumorali a staccarsi dalla lesione originaria, viaggiare attraverso i vasi linfatici o sanguigni e colonizzare altri distretti del corpo, dando origine a tumori secondari. La prognosi della malattia è, di conseguenza, inversamente proporzionale allo spessore di Breslow al momento della diagnosi: più un melanoma è spesso, maggiore è la probabilità che abbia già avuto il tempo e l’opportunità di invadere questi vasi e di iniziare il suo percorso metastatico. Un melanoma diagnosticato tardivamente, quando è più spesso o ha già raggiunto i linfonodi regionali (Stadio III), o peggio, organi a distanza come polmoni, fegato, ossa e cervello (Stadio IV), comporta una prognosi significativamente più severa. In questi stadi avanzati, la malattia diventa sistemica e richiede terapie complesse e integrate, spesso combinando chirurgia, immunoterapia e terapie a bersaglio molecolare. È cruciale comprendere che le metastasi possono manifestarsi anche a distanza di molti anni dall’asportazione del tumore primitivo, un fenomeno dovuto alla possibile permanenza di cellule tumorali “dormienti” nell’organismo, che possono riattivarsi anche dopo un lungo periodo di apparente guarigione, sottolineando l’importanza di un follow-up rigoroso e a lungo termine.
Prevenzione del melanoma: un approccio attivo alla salute della pelle
La prevenzione è l’arma più potente e si basa su un approccio proattivo che combina comportamenti consapevoli e controlli regolari. Adottare uno stile di vita corretto non solo riduce drasticamente il rischio di sviluppare un melanoma, ma promuove la salute generale della pelle.
- Fotoprotezione adeguata e intelligente: La regola aurea è evitare l’esposizione diretta al sole nelle ore centrali della giornata (indicativamente tra le 11 e le 16), quando l’irradiazione UVB, la più energetica e direttamente legata alle scottature, è al suo picco. È fondamentale utilizzare sempre creme solari ad alto fattore di protezione (SPF 50+), che devono essere “ad ampio spettro”, ovvero efficaci sia contro i raggi UVB (responsabili delle scottature) sia contro i raggi UVA (che penetrano più in profondità, causando invecchiamento cutaneo e danni al DNA). L’applicazione deve essere generosa – la quantità corretta per il viso corrisponde circa a due dita di prodotto – e ripetuta frequentemente, almeno ogni due ore, e sempre dopo aver nuotato, sudato intensamente o essersi asciugati.
- Indumenti come scudo protettivo: L’abbigliamento è una delle forme più efficaci di protezione. Si consiglia di indossare cappello a tesa larga (che protegga viso, orecchie e collo), occhiali da sole con lenti certificate per bloccare il 99-100% dei raggi UVA e UVB, e indumenti protettivi. I tessuti a trama fitta e di colore scuro offrono una barriera maggiore rispetto a quelli chiari e leggeri. Per una protezione garantita, esistono tessuti con certificazione UPF (Ultraviolet Protection Factor), che indica la frazione di raggi UV bloccata dal tessuto.
- Rifiuto categorico delle lampade abbronzanti: L’uso di lettini e lampade solari è stato classificato come cancerogeno di gruppo 1 (il più alto livello di rischio) dall’Organizzazione Mondiale della Sanità. L’esposizione ai raggi UV artificiali, prevalentemente UVA, è estremamente intensa e dannosa, e non esiste un’abbronzatura artificiale “sicura”. Il concetto di “preparare la pelle” con le lampade prima delle vacanze è un mito pericoloso che non offre alcuna protezione reale, ma al contrario aumenta il carico di danni al DNA.
- L’importanza dei controlli periodici e dell’autoesame: La sorveglianza attiva della propria pelle è cruciale. Eseguire un autoesame mensile, in un ambiente ben illuminato e con l’aiuto di specchi per le aree difficili da vedere (come la schiena), permette di familiarizzare con i propri nevi e di notare precocemente qualsiasi cambiamento. Parallelamente, è essenziale sottoporsi a visite dermatologiche regolari con mappatura dei nevi, la cui frequenza sarà stabilita dal medico in base al profilo di rischio individuale (fototipo, numero di nevi, storia personale e familiare). Infine, è cruciale il ruolo dei genitori nel proteggere la pelle delicata dei bambini, poiché il danno solare accumulato durante l’infanzia è un fattore di rischio determinante per lo sviluppo di tumori cutanei in età adulta. Insegnare le corrette abitudini di fotoprotezione fin da piccoli è un investimento per la loro salute futura.
l ruolo della chirurgia estetica e delle tecnologie laser nel trattamento del melanoma
Nel trattamento del melanoma, la chirurgia plastica non svolge un doppio ruolo, ma un ruolo unico e integrato: garantire la radicalità oncologica attraverso tecniche che sono intrinsecamente progettate per preservare e ripristinare l’armonia estetica e la piena funzionalità. L’obiettivo non è ‘prima rimuovere il tumore e poi riparare’, ma eseguire un’asportazione sicura con un piano ricostruttivo che assicuri il miglior risultato possibile fin dal primo momento, in stretta collaborazione con dermatologi, patologi e oncologi.
Nella Clinica Pallaoro, qualsiasi neoformazione cutanea sospetta viene trattata secondo il principio della massima sicurezza. L’intervento di asportazione dei nei, anche quando richiesto per un disagio estetico, prevede sempre l’esame istologico della lesione rimossa. È fondamentale sottolineare che, in caso di sospetto melanoma, l’asportazione deve prevedere il prelievo del tessuto ed il successivo analisi istologico, indispensabile per la diagnosi e per determinare i successivi passi terapeutici.
Quando l’esame istologico conferma la diagnosi di melanoma, il passo successivo è un intervento di ‘allargamento dei margini’. Questa procedura è fondamentale perché, anche se la lesione visibile è stata rimossa, cellule tumorali microscopiche potrebbero essere presenti nella cute circostante. L’allargamento consiste quindi nel rimuovere un ‘margine di sicurezza’ di pelle sana attorno alla cicatrice precedente, garantendo la massima probabilità di eradicare completamente la malattia a livello locale. L’esperienza in chirurgia ricostruttiva del chirurgo plastico è qui determinante. La chiusura del difetto chirurgico, che può risultare anche esteso, viene pianificata per ottenere una cicatrice di alta qualità, minimizzando l’impatto estetico e preservando la funzionalità. Le tecniche possono includere:
- Suture dirette con tecniche di chirurgia estetica: Per difetti di piccole e medie dimensioni, si utilizzano tecniche di sutura avanzate (es. suture intradermiche) per minimizzare la tensione sui margini della ferita e orientare la cicatrice lungo le linee di Langer, le linee di minor tensione cutanea, rendendola meno visibile.
- Lembi locali: Per difetti più ampi o in sedi critiche come il viso, il chirurgo plastico progetta il lembo come un ‘pezzo di puzzle’ su misura. Non si tratta di un semplice ‘rattoppo’, ma di tessuto che mantiene il proprio apporto di sangue (vascolarizzazione), garantendo una guarigione ottimale e un risultato che, per colore e texture, si integra perfettamente. Questa abilità è cruciale per evitare deformità e l’aspetto ‘a toppa’ che può derivare da tecniche meno raffinate, specialmente su naso, labbra o palpebre.
- Innesti cutanei: Porzioni di pelle vengono prelevate da un’altra area del corpo (sito donatore, come la coscia o la regione retroauricolare) e trasferite per coprire il difetto. Sono utilizzati per difetti molto ampi dove i lembi locali non sono un’opzione praticabile.
Infine, il percorso di cura non si conclude con la rimozione del tumore. Il chirurgo plastico si occupa anche della gestione a lungo termine della cicatrice. Tra le tecnologie più efficaci per ottimizzare l’esito cicatriziale spicca il laser CO2 frazionato. Questo strumento, utilizzato dopo la completa guarigione della ferita, crea dei micro-canali termici nella pelle che stimolano la produzione di nuovo collagene e il rimodellamento di quello esistente, migliorando la texture, il colore e lo spessore della cicatrice e rendendola più piana e meno evidente.
FAQ
È possibile rimuovere un neo sospetto durante un altro intervento di chirurgia estetica? Assolutamente sì. È una pratica prudente e consigliata. Se durante la programmazione di un intervento di mastoplastica, addominoplastica o lifting del viso si identifica una neoformazione cutanea sospetta, questa può essere asportata nella stessa seduta operatoria. La lesione viene poi inviata per l’esame istologico, garantendo sicurezza e ottimizzazione dei tempi per il paziente.
L’asportazione di un nevo può causare la trasformazione in melanoma? No, si tratta di un mito infondato. L’asportazione chirurgica completa e corretta di un nevo non solo non può “attivarlo”, ma è l’unico atto terapeutico e preventivo in caso di lesione atipica o di un melanoma iniziale. Un trauma (es. un graffio) non causa la trasformazione di un nevo, ma può causarne il sanguinamento, che deve essere interpretato come un segnale d’allarme da sottoporre a valutazione medica.
Un melanoma può svilupparsi sotto un’unghia? Sì, è il cosiddetto melanoma acrale lentigginoso subungueale. Si presenta tipicamente come una striscia scura (melanonichia striata) che si allarga nel tempo o che si associa a una distrofia dell’unghia o a pigmentazione della cute periungueale (segno di Hutchinson). Ogni pigmentazione ungueale di nuova insorgenza in un singolo dito deve essere valutata da uno specialista.
Esistono melanomi senza pigmento? Sì, si chiamano melanomi amelanotici. Sono particolarmente insidiosi perché, mancando del tipico colore scuro, possono essere confusi con altre lesioni cutanee benigne o maligne (es. carcinoma basocellulare, granuloma piogenico). Appaiono come noduli o placche di colore rosato o rossastro e, poiché non destano lo stesso allarme di una lesione scura, vengono spesso diagnosticati in ritardo, quando sono già più spessi.
Qual è il follow-up dopo un intervento per melanoma? Il follow-up è un percorso a lungo termine, personalizzato in base allo stadio del melanoma. Comprende controlli clinici periodici dell’intera cute e della cicatrice, l’esame dei linfonodi regionali e, per gli stadi più avanzati, esami strumentali (ecografia, TAC, PET) per escludere recidive locali o a distanza. Questo monitoraggio attento è fondamentale per intercettare precocemente eventuali riprese della malattia.
Per approfondire
Per ulteriori informazioni autorevoli sul trattamento chirurgico del melanoma, si possono consultare le seguenti risorse internazionali:
- Skin Cancer Foundation: Offre una panoramica dettagliata delle opzioni di trattamento per il melanoma, inclusa la chirurgia.
- American Academy of Dermatology (AAD): Fornisce informazioni chiare e affidabili sul trattamento del melanoma, approvate da dermatologi.
- National Cancer Institute (NCI): Presenta le linee guida complete sul trattamento del melanoma, sia per i pazienti che per gli operatori sanitari.