Rischio di infezione nella chirurgia estetica
L’infezione è, tra tutte le possibili complicanze, quella che più preoccupa chi sta valutando un intervento di chirurgia estetica. È una paura comprensibile: quando si sceglie di sottoporsi a un’operazione non urgente ma migliorativa, il desiderio è vivere l’esperienza con serenità e sicurezza. Nella realtà clinica moderna, tuttavia, l’infezione rappresenta un evento raro, soprattutto quando l’intervento viene eseguito in una struttura qualificata e con protocolli rigorosi. Questo approfondimento fa parte della sezione dedicata ai rischi e complicanze della chirurgia estetica, uno spazio pensato per offrire informazioni chiare, scientificamente corrette e trasparenti. Comprendere il rischio non significa allarmarsi, ma acquisire consapevolezza: sapere cosa è normale nel decorso post-operatorio e cosa invece merita attenzione aiuta a ridurre l’ansia e, soprattutto, permette di intervenire tempestivamente qualora fosse necessario. Oggi la chirurgia estetica è considerata chirurgia “pulita”: si opera su tessuti non infetti, in ambienti sterili e con protocolli antibiotici mirati. L’incidenza delle infezioni è bassa, ma non pari a zero. Proprio per questo è utile capire cosa può aumentare il rischio, quali segnali monitorare a casa e quali comportamenti favoriscono una guarigione sicura. L’obiettivo di questo articolo è offrire una guida pratica e clinicamente corretta: non promesse assolute, ma informazioni affidabili per fare scelte informate e affrontare il percorso con maggiore tranquillità.
Cos’è un’infezione post operatoria
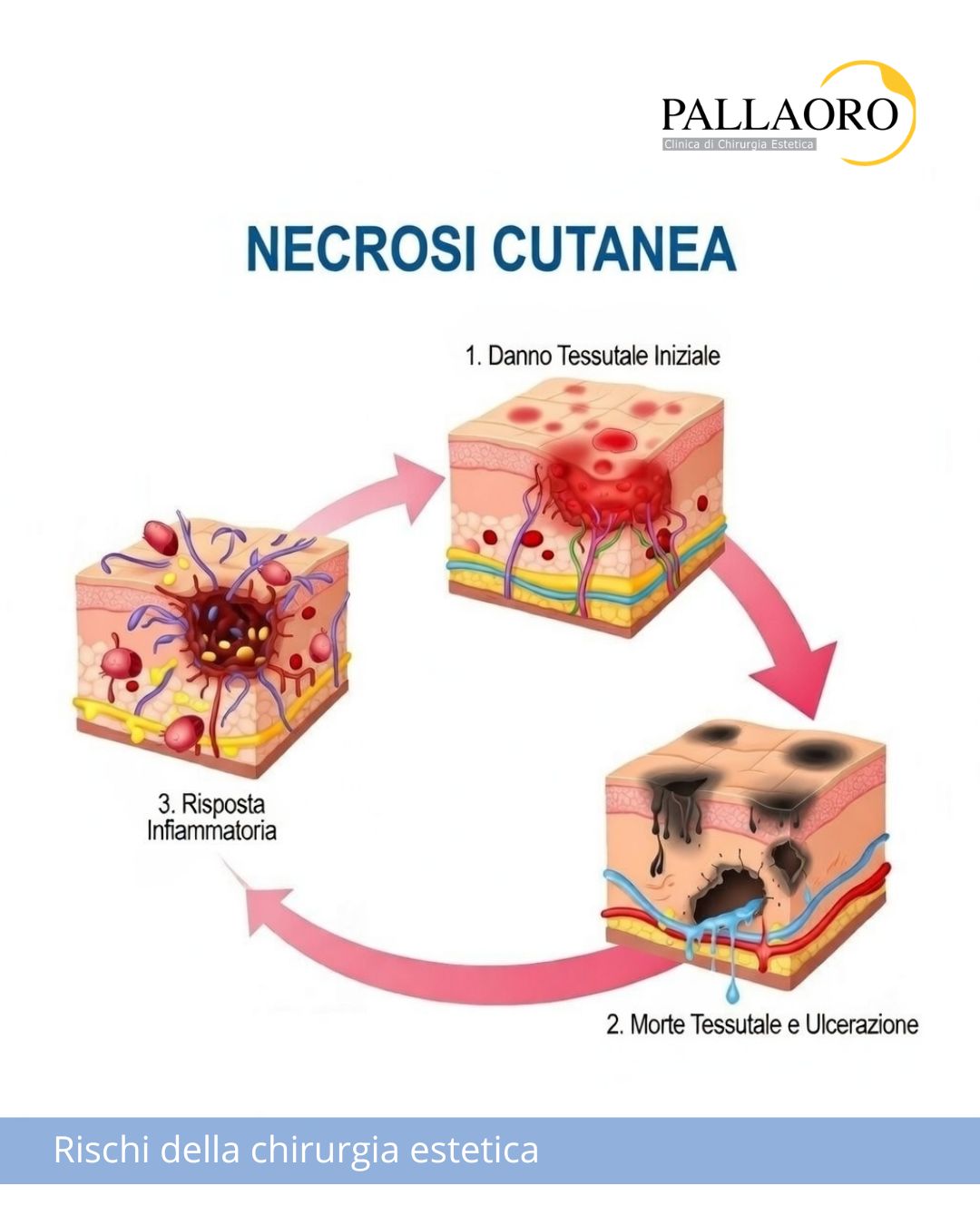
Dal punto di vista medico, un’infezione post operatoria è la proliferazione di microrganismi patogeni – in genere batteri – nell’area chirurgica dopo un intervento. È fondamentale distinguere l’infezione dalla normale risposta infiammatoria: dopo qualsiasi operazione, il corpo attiva i meccanismi fisiologici della guarigione e questo può comportare arrossamento lieve, gonfiore, sensazione di calore localizzato e una certa dolenzia, soprattutto nei primi giorni. Questi fenomeni, entro limiti ragionevoli, sono normali e tendono a migliorare progressivamente. L’infezione, invece, si sviluppa quando i batteri riescono a superare le difese dell’organismo e iniziano a moltiplicarsi nei tessuti operati, determinando un peggioramento clinico anziché un miglioramento.
Si parla di infezione superficiale quando coinvolge principalmente cute e sottocute; è la forma più frequente in chirurgia estetica e spesso risponde bene a terapia antibiotica e medicazioni appropriate. L’infezione profonda interessa piani più interni (tasche chirurgiche, spazi di scollamento, eventuali impianti) e richiede una gestione più attenta. Un’ulteriore distinzione riguarda i tempi: le infezioni precoci compaiono tipicamente entro la prima settimana, mentre quelle tardive sono più rare e possono manifestarsi anche a distanza, soprattutto in presenza di protesi. Le sale operatorie moderne, la sterilità, le tecniche atraumatiche e l’antibioticoprofilassi riducono drasticamente la probabilità di contaminazione, ma non possono azzerarla. È importante anche capire che l’infezione non è automaticamente sinonimo di errore: entrano in gioco fattori individuali (fumo, diabete, immunità, igiene, compliance alle indicazioni) e caratteristiche specifiche dell’intervento. Per questo la visita pre-operatoria e la personalizzazione del percorso sono parte integrante della prevenzione.
Quanto è frequente l’infezione in chirurgia estetica
La chirurgia estetica, nella maggior parte dei casi, rientra negli interventi classificati come “puliti”: si opera su tessuti non infetti, in condizioni controllate e con accessi cutanei gestiti in modo sterile. In questo contesto l’incidenza dell’infezione è generalmente bassa, spesso collocata in percentuali contenute, con variazioni legate al tipo di procedura e alle condizioni del paziente. Non tutti gli interventi, infatti, hanno lo stesso profilo di rischio: procedure più limitate, come la blefaroplastica, tendono ad avere un rischio inferiore grazie a incisioni piccole e a una vascolarizzazione favorevole. Interventi più estesi, come addominoplastica o liposuzione su aree ampie, possono mostrare un rischio leggermente maggiore perché aumentano l’ampiezza della superficie trattata, la durata dell’intervento e la quantità di tessuto coinvolto.
Nel caso di interventi con impianti (ad esempio protesi mammarie) il tema dell’infezione assume una rilevanza particolare perché la presenza di un corpo estraneo modifica l’ecosistema locale e può rendere più complessa la gestione di eventuali contaminazioni. Detto questo, la frequenza reale dipende molto da fattori organizzativi: esperienza del chirurgo, standard della sala operatoria, protocolli di sterilità, selezione del paziente e qualità del follow-up post-operatorio. La statistica, da sola, non basta: due interventi identici eseguiti in contesti diversi possono avere rischi diversi. Per il paziente, la scelta più protettiva è affidarsi a una struttura che consideri la prevenzione una priorità, con controlli programmati e indicazioni post-operatorie chiare. Un dato clinico importante è che, quando l’infezione si manifesta, nella maggior parte dei casi è superficiale e risolvibile senza conseguenze permanenti, soprattutto se riconosciuta e trattata subito.
Cause e fattori di rischio di infezione nella chirurgia estetica
Le infezioni possono derivare da molteplici fattori, sia endogeni che esogeni. Tra le cause principali troviamo:
- Contaminazione durante l’intervento: anche in un ambiente sterile, è possibile che batteri o altri agenti patogeni penetrino nelle ferite chirurgiche.
- Igiene inadeguata del paziente o del personale medico: una preparazione insufficiente può aumentare il rischio.
- Sistema immunitario compromesso: condizioni preesistenti come diabete o altre malattie croniche possono rendere il corpo più suscettibile.
I fattori di rischio includono:
- La complessità della procedura: interventi più lunghi e invasivi comportano un rischio maggiore.
- Uso di materiali protesici: come negli interventi al seno, possono aumentare le probabilità di infezione.
- Fumo e cattiva alimentazione, che rallentano il processo di guarigione.
Prevenire le infezioni significa gestire questi fattori con cura, iniziando da un’attenta valutazione pre-operatoria.
Fattori di rischio
Il rischio di infezione non è uguale per tutti: esistono fattori predisponenti ben noti che possono aumentare la probabilità di sviluppare un’infezione post operatoria. Tra i più importanti c’è il fumo, perché riduce l’ossigenazione dei tessuti e compromette la microcircolazione: un tessuto meno ossigenato guarisce più lentamente e diventa più vulnerabile alla proliferazione batterica. Anche il diabete, se non ben controllato, altera la risposta immunitaria e rallenta i processi di riparazione: in pratica, una ferita chirurgica può impiegare più tempo a stabilizzarsi e questo aumenta la finestra di rischio. L’obesità è un altro fattore rilevante, soprattutto negli interventi addominali: il tessuto adiposo è meno vascolarizzato e può essere più incline a raccolte sierose, che talvolta favoriscono sovraiinfezioni.
Va considerato anche lo stato del sistema immunitario: terapie immunosoppressive, alcune patologie autoimmuni o condizioni che riducono la capacità di difesa dell’organismo possono aumentare il rischio. Un elemento spesso sottovalutato è la durata dell’intervento: più un’operazione è lunga, maggiore è il tempo di esposizione e maggiore è lo stress tissutale. Infine, gli interventi che prevedono protesi o materiali impiantabili richiedono precauzioni aggiuntive, perché i batteri possono aderire alle superfici e creare condizioni più difficili da eradicare. La prevenzione, però, non è un concetto astratto: significa pianificare. Smettere di fumare prima dell’intervento, stabilizzare eventuali malattie croniche, curare l’igiene, seguire la terapia prescritta e rispettare le limitazioni post-operatorie sono azioni concrete che riducono il rischio. In altre parole, la prevenzione è un lavoro di squadra: chirurgia, struttura e paziente devono muoversi nella stessa direzione.
Sintomi dell’infezione dopo chirurgia estetica
Riconoscere precocemente i sintomi di un’infezione è fondamentale perché la tempestività del trattamento cambia la prognosi. Il segnale più tipico è un arrossamento che non si attenua con i giorni ma tende ad allargarsi o intensificarsi, spesso associato a un calore locale marcato. Il gonfiore può diventare improvvisamente più evidente o comparire in modo asimmetrico, soprattutto dopo un iniziale miglioramento. Il dolore merita particolare attenzione: è normale avvertire fastidio post operatorio, ma in genere si riduce gradualmente. Un dolore che aumenta, diventa pulsante o si associa a tensione crescente dell’area operata è un campanello d’allarme.
Altri segnali importanti sono le secrezioni dalla ferita (soprattutto se torbide, giallastre, verdastre o maleodoranti) e la comparsa di febbre sopra 38°C. Va detto che una modesta febbricola può comparire nei primi giorni come reazione dell’organismo, ma quando la temperatura è elevata, persistente o associata a peggioramento locale, è necessario contattare il chirurgo. Anche il senso di malessere generale, brividi, o la comparsa di striature rossastre che “risalgono” lungo la pelle meritano una valutazione.
Un errore comune è aspettare “per vedere se passa” oppure assumere antibiotici autonomamente: questo può mascherare i sintomi e rendere più difficile identificare il batterio responsabile. La condotta più sicura è contattare la struttura e farsi guidare: spesso bastano una visita di controllo, una medicazione adeguata e, se indicato, una terapia mirata. L’obiettivo non è spaventare, ma offrire criteri pratici: se i sintomi migliorano giorno dopo giorno, è più probabile un decorso fisiologico; se peggiorano o compaiono nuovi segnali dopo un miglioramento iniziale, è più prudente considerare un’infezione e intervenire subito.
Infezione e protesi mammarie
Nel caso della mastoplastica additiva, l’infezione è una complicanza rara ma più delicata per la presenza della protesi. La protesi mammaria è un dispositivo biocompatibile, ma resta un corpo estraneo e questo può modificare la risposta dei tessuti in caso di contaminazione. Uno dei concetti più importanti da comprendere è il biofilm: alcuni batteri, se riescono ad aderire alla superficie dell’impianto, possono formare una “pellicola” protettiva che li rende più resistenti agli antibiotici e più difficili da eradicare. Questo non significa che l’infezione protesica sia frequente; significa che, quando si verifica, va gestita con attenzione e decisione.
I sintomi possono includere dolore persistente, arrossamento importante, gonfiore progressivo, tensione anomala della mammella e, in alcuni casi, febbre. Un elemento clinico utile è l’andamento: nel decorso normale, gonfiore e fastidio tendono a diminuire; nelle infezioni, spesso si osserva un peggioramento dopo un periodo di apparente stabilità o miglioramento. Se la diagnosi è precoce, il trattamento con antibiotici mirati (a volte anche per via endovenosa) può essere efficace e consentire il mantenimento dell’impianto. Nei casi più avanzati o resistenti, può essere necessario rimuovere temporaneamente la protesi per consentire la completa guarigione dei tessuti, con successivo reimpianto in un secondo tempo, quando l’ambiente tissutale è di nuovo sicuro.
La prevenzione è la strategia più forte: riduzione della contaminazione cutanea, antibioticoprofilassi, tecniche che limitano il contatto della protesi con la pelle, irrigazioni intraoperatorie e tempi chirurgici ottimizzati. Anche la selezione della paziente e l’adesione alle indicazioni post-operatorie (igiene, controlli, stop fumo) giocano un ruolo determinante. Affrontare l’argomento in modo trasparente aiuta a ridurre l’ansia: la complicanza esiste, ma nella pratica moderna è rara e, se intercettata presto, gestibile.
Come si cura un’infezione post operatoria
Il trattamento dell’infezione post operatoria in chirurgia estetica dipende dalla gravità, dalla profondità e dalla presenza o meno di raccolte (siero, pus) o materiali impiantabili. Nella maggior parte dei casi si tratta di infezioni superficiali, limitate ai tessuti cutanei e sottocutanei, che rispondono bene a una terapia antibiotica orale associata a medicazioni adeguate. Quando possibile, il percorso più corretto prevede l’identificazione del germe responsabile tramite tampone o esame colturale: in questo modo l’antibiotico è “mirato”, cioè scelto in base alla sensibilità del batterio, con maggiori probabilità di successo e minore rischio di resistenze.
In alcuni casi è necessario intervenire localmente: se è presente una raccolta, un drenaggio ambulatoriale o una piccola apertura controllata possono permettere di evacuare il materiale e ridurre rapidamente la carica batterica. Questo tipo di manovra, spesso temuta, è in realtà una misura efficace per accelerare la guarigione e limitare la diffusione. Le medicazioni possono includere soluzioni antisettiche e presidi avanzati, modulati in base alla fase di cicatrizzazione.
Le infezioni più profonde o più aggressive possono richiedere un breve ricovero, soprattutto se è indicata la somministrazione endovenosa di antibiotici o se è necessario monitorare attentamente i parametri clinici. La revisione chirurgica è un’opzione rara, riservata alle situazioni in cui vi sia un interessamento importante dei tessuti o una contaminazione associata a protesi o spazi chirurgici ampi. In questi casi, la scelta terapeutica viene personalizzata: l’obiettivo primario è eliminare l’infezione e proteggere i tessuti, preservando per quanto possibile il risultato estetico.
Un punto cruciale è la tempestività: intervenire presto significa, nella maggioranza dei casi, risolvere senza esiti. Per questo è fondamentale non “autogestire” con farmaci presi senza indicazione e non rimandare i controlli: in medicina, spesso, il tempo è una terapia.
Come preveniamo l’infezione alla Clinica Pallaoro
La prevenzione dell’infezione in chirurgia estetica è un insieme di misure che iniziano ben prima dell’ingresso in sala operatoria e proseguono durante e dopo l’intervento. In una struttura organizzata, la prevenzione è un protocollo, non un semplice “consiglio”. Questo significa: ambienti controllati, sterilizzazione rigorosa degli strumenti, procedure standardizzate di preparazione cutanea, gestione dei flussi in sala operatoria e utilizzo di materiali e tecniche che riducono il trauma tissutale. Un ruolo importante lo ha anche l’antibioticoprofilassi, che viene impostata in modo razionale in base al tipo di intervento e al profilo clinico del paziente.
La prevenzione, però, è anche selezione e pianificazione: valutazione pre-operatoria accurata, anamnesi dettagliata, analisi dei fattori di rischio (fumo, diabete, terapie in corso), e indicazioni precise su cosa fare nelle settimane precedenti. In molti casi, intervenire sui fattori modificabili (smettere di fumare, migliorare il controllo glicemico, ottimizzare lo stato nutrizionale) riduce in modo significativo il rischio.
Dopo l’intervento, la prevenzione continua con controlli programmati, medicazioni corrette e istruzioni chiare. Il paziente deve sapere come gestire l’igiene, cosa evitare, come assumere i farmaci e quali segnali richiedono un contatto immediato. Il follow-up è un “dispositivo di sicurezza”: intercetta precocemente eventuali anomalie e permette un intervento rapido. La combinazione tra protocolli rigorosi, esperienza chirurgica e collaborazione del paziente è ciò che, nella pratica clinica, rende l’infezione un evento raro e nella maggior parte dei casi facilmente gestibile.
L’infezione può compromettere il risultato estetico?
Una delle preoccupazioni più forti è che un’infezione possa “rovinare” il risultato estetico. Nella maggioranza dei casi, se l’infezione viene diagnosticata e trattata precocemente, il risultato finale non subisce alterazioni significative. Tuttavia, è corretto dire che un’infezione può interferire con i tempi e la qualità della guarigione: l’infiammazione aumenta, i tessuti diventano più fragili e la cicatrizzazione può richiedere più tempo. Questo può tradursi, ad esempio, in medicazioni prolungate, piccoli ritardi di chiusura della ferita o cicatrici temporaneamente più evidenti, che spesso migliorano con il tempo e con le cure appropriate.
Il rischio di un impatto estetico più marcato cresce quando l’infezione è profonda, viene sottovalutata o trattata tardi. In interventi estesi come l’addominoplastica, un’infezione può aumentare la probabilità di alterazioni cicatriziali o di irregolarità legate al processo di riparazione. In presenza di protesi, la gestione può diventare più complessa: se il biofilm si stabilizza, in alcuni casi può essere necessario rimuovere temporaneamente l’impianto per proteggere i tessuti e risolvere definitivamente l’infezione. Anche in questo scenario, però, è importante sottolineare un punto: la rimozione non è “la fine” del percorso estetico, ma una scelta terapeutica per mettere in sicurezza i tessuti e consentire, quando indicato, un successivo reimpianto.
La chiave pratica è la diagnosi precoce e la comunicazione con il chirurgo. Un paziente informato che riconosce i segnali e chiede subito una valutazione riduce drasticamente la probabilità di esiti permanenti. Inoltre, la chirurgia plastica moderna dispone di strategie per migliorare cicatrici e irregolarità, quando necessario. Quindi: l’infezione può influire sul decorso, ma nella maggior parte dei casi non impedisce di raggiungere un risultato finale soddisfacente.
Chi è più esposto al rischio
Alcuni profili clinici presentano una vulnerabilità maggiore alle infezioni post operatorie. I fumatori sono tra i più esposti: la nicotina e le sostanze del fumo riducono l’apporto di ossigeno ai tessuti e ostacolano la risposta riparativa, rendendo più probabile un rallentamento di guarigione e un rischio infettivo più alto. Anche i pazienti con diabete non compensato, o con frequenti oscillazioni glicemiche, possono avere una minore efficacia delle difese immunitarie e una cicatrizzazione più lenta. L’obesità, soprattutto in interventi estesi o addominali, è correlata a un rischio leggermente maggiore per motivi vascolari e per la maggiore predisposizione a raccolte sierose.
Altri fattori includono terapie immunosoppressive, alcune patologie croniche (ad esempio condizioni che riducono le difese) e la predisposizione a infezioni cutanee ricorrenti. Anche gli interventi combinati o particolarmente lunghi possono aumentare la probabilità di complicanze, perché lo stress tissutale e il tempo chirurgico complessivo crescono. In presenza di protesi o materiali impiantabili, come nel seno, l’attenzione è maggiore perché una contaminazione può richiedere una gestione più complessa.
La buona notizia è che molti fattori sono modificabili. La visita pre-operatoria serve a identificare i rischi e a ridurli: smettere di fumare con anticipo, ottimizzare l’alimentazione e lo stato nutrizionale, controllare glicemia e pressione, verificare eventuali infezioni dentarie o cutanee prima dell’intervento. In sostanza, “essere più esposti” non significa “essere esclusi”: significa pianificare meglio, personalizzare i protocolli e costruire un percorso più sicuro. La valutazione specialistica è il passaggio che trasforma un timore generico in un piano concreto di prevenzione.
Decorso post-operatorio sicuro: cosa deve fare il paziente
Una parte importante della prevenzione dell’infezione avviene a casa, nei giorni e nelle settimane successive all’intervento. Il paziente ha un ruolo centrale: seguire le indicazioni ricevute non è una formalità, ma una misura concreta di sicurezza. La prima regola è rispettare la gestione delle medicazioni: non rimuoverle o modificarle senza indicazione, evitare di bagnare la ferita quando non consentito e mantenere la zona pulita secondo le istruzioni. L’igiene personale va curata con attenzione, ma senza eccessi: detergenti aggressivi o manipolazioni ripetute possono irritare i tessuti e aumentare la vulnerabilità.
La terapia antibiotica, quando prescritta, deve essere assunta correttamente: dosi, orari e durata non vanno “adattati” autonomamente. Interrompere prima può favorire recidive o selezionare batteri più resistenti. Un altro punto cruciale è evitare sforzi precoci: movimenti eccessivi, attività sportiva troppo presto o sollevamento di pesi possono aumentare gonfiore e microtraumi, facilitando raccolte e complicanze. Anche l’uso corretto di guaine o reggiseni post operatori contribuisce a stabilizzare i tessuti e a ridurre il rischio di problemi locali.
Il fumo merita un richiamo specifico: sospenderlo prima e dopo l’intervento è una delle scelte più efficaci per migliorare la guarigione e ridurre il rischio infettivo. Analogamente, alimentazione adeguata, idratazione, sonno e gestione dello stress aiutano il sistema immunitario a lavorare meglio. Infine, il follow-up: presentarsi ai controlli programmati e contattare la struttura se compaiono segnali sospetti (arrossamento che peggiora, febbre, secrezioni, dolore crescente) è la misura più intelligente per intervenire in tempo. In medicina, prevenire significa anche riconoscere presto.
FAQ – Domande frequenti
Dopo quanti giorni può comparire un’infezione?
Nella maggior parte dei casi, le infezioni post operatorie compaiono entro la prima settimana, spesso tra il 3° e il 7° giorno, quando la ferita è ancora in una fase iniziale di guarigione. Questo non significa che dopo una settimana “non possa più succedere”: infezioni tardive sono rare, ma possibili, soprattutto in interventi con protesi o quando si verificano microtraumi, sieromi o problematiche cutanee a distanza. Un criterio pratico è osservare l’andamento: nel decorso normale i sintomi migliorano gradualmente; se dopo un miglioramento compare un peggioramento (più rossore, dolore, gonfiore, secrezioni o febbre), è prudente far valutare subito. Anche dopo la rimozione dei punti o quando ci si sente “quasi guariti”, è utile non sottovalutare segnali nuovi. La tempistica, da sola, non basta: conta la dinamica dei sintomi e la loro associazione. In ogni caso, la valutazione del chirurgo resta la scelta più sicura, perché permette di distinguere una reazione infiammatoria da un’infezione vera e propria.
La febbre è sempre segno di infezione?
No, la febbre non è sempre sinonimo di infezione, ma va interpretata nel contesto. Una lieve febbricola nei primi 1–2 giorni può essere una risposta aspecifica dell’organismo allo stress chirurgico. Tuttavia, una temperatura superiore a 38°C, persistente, o associata a peggioramento dei segni locali (arrossamento crescente, dolore in aumento, secrezioni) merita attenzione. È importante anche valutare altri sintomi: brividi, malessere generale, tachicardia, o una ferita che appare “più calda” e dolente. Un errore comune è assumere antipiretici per “abbassare la febbre” senza contattare il chirurgo: questo può mascherare un segnale utile alla diagnosi. La condotta più corretta è misurare la temperatura, annotare i valori e contattare la struttura se la febbre è alta, dura più di 24 ore o compare insieme ad altri segnali di allarme. Spesso una visita e, se necessario, un tampone o un controllo mirato risolvono il dubbio in modo rapido.
Il fumo aumenta il rischio di infezione?
Sì. Il fumo è uno dei principali fattori modificabili che aumentano il rischio di infezione e complicanze della ferita. La nicotina provoca vasocostrizione (riduce il calibro dei vasi), mentre il monossido di carbonio riduce la capacità del sangue di trasportare ossigeno. Il risultato è un tessuto meno ossigenato e meno “nutrito”, quindi più lento a ripararsi e più vulnerabile. Inoltre, la qualità della cicatrizzazione può peggiorare: maggior rischio di ritardi di guarigione, necrosi marginali e, di conseguenza, maggiore probabilità di sovrainfezioni. Smettere di fumare non è un dettaglio: è una vera strategia di sicurezza. Idealmente la sospensione dovrebbe avvenire con anticipo (il chirurgo può indicare un timing specifico in base all’intervento) e proseguire nel post operatorio, almeno finché i tessuti non sono stabilizzati. Per chi usa sigarette elettroniche o prodotti a base di nicotina, il discorso è simile: la nicotina resta un problema. La scelta più protettiva è interrompere e seguire le indicazioni del chirurgo.
Gli antibiotici prevengono sempre l’infezione?
No. Gli antibiotici riducono il rischio, ma non lo eliminano al 100%. L’antibioticoprofilassi è una strategia efficace quando è impostata correttamente (farmaco giusto, dose giusta, tempi corretti) e serve a ridurre la probabilità che eventuali batteri contaminanti si moltiplichino nei tessuti. Tuttavia, nessun antibiotico può sostituire la sterilità della sala operatoria, la tecnica chirurgica atraumatica e la corretta gestione post-operatoria. Inoltre, l’uso indiscriminato di antibiotici è controproducente: aumenta il rischio di resistenze e può alterare la flora batterica. Per questo la profilassi deve essere personalizzata e prescritta solo quando indicato. Anche “prendere antibiotici di propria iniziativa” è un errore, perché può mascherare l’infezione, rendere più difficile l’identificazione del germe e ritardare la terapia realmente mirata. In sintesi: gli antibiotici sono un tassello importante, ma la prevenzione è un sistema completo fatto di protocolli, tecnica, controlli e collaborazione del paziente.
L’infezione rovina il risultato estetico?
Nella maggior parte dei casi no, soprattutto se viene trattata precocemente. Un’infezione superficiale gestita in modo tempestivo può risolversi senza conseguenze permanenti e senza impatto significativo sul risultato finale. Può però allungare i tempi di guarigione e richiedere medicazioni più a lungo, con un decorso più impegnativo. I rischi per l’estetica aumentano quando l’infezione è profonda, viene trascurata o è associata a raccolte importanti o protesi. In questi scenari, i tessuti possono cicatrizzare in modo meno “pulito”, e in alcuni casi può essere necessaria una correzione secondaria. Anche qui, però, la chirurgia plastica dispone di strumenti efficaci per migliorare cicatrici e irregolarità nel tempo. Il messaggio chiave è che la tempestività protegge: un paziente che riconosce i segnali e contatta il chirurgo subito riduce drasticamente la probabilità di esiti. Quindi: l’infezione può influire sul decorso, ma raramente impedisce un buon risultato finale quando la gestione è corretta.
È necessario togliere le protesi in caso di infezione?
Non sempre. La rimozione della protesi è un’opzione terapeutica riservata ai casi in cui l’infezione è importante, non risponde alla terapia antibiotica o è sostenuta da biofilm stabilizzato sulla superficie dell’impianto. Se l’infezione viene diagnosticata presto, spesso è possibile trattare con antibiotici mirati (talvolta anche per via endovenosa) e controlli ravvicinati, con buone probabilità di risoluzione mantenendo l’impianto. Nei casi più severi, la rimozione temporanea può essere la scelta più sicura per proteggere i tessuti e risolvere definitivamente il problema. È importante capire che, anche quando si rende necessaria la rimozione, non significa rinunciare al risultato: il reimpianto può essere programmato in un secondo tempo, quando i tessuti sono guariti e l’ambiente è nuovamente sicuro. La decisione dipende da gravità, tempi, sintomi, esami e risposta alla terapia: è sempre una scelta personalizzata.
Quanto tempo serve per guarire da un’infezione chirurgica?
Dipende dalla profondità e dalla rapidità con cui si inizia il trattamento. Un’infezione superficiale intercettata presto può migliorare in pochi giorni con antibiotico e medicazioni, con una risoluzione completa nell’arco di 1–2 settimane. Se l’infezione è più estesa o se sono presenti raccolte che richiedono drenaggio, i tempi possono allungarsi. Le infezioni profonde, o quelle associate a protesi, possono richiedere un percorso più lungo, con controlli frequenti e talvolta terapia endovenosa. Un elemento importante è che la “guarigione clinica” (scomparsa dei sintomi) può avvenire prima della “guarigione tissutale” completa: i tessuti possono impiegare settimane per stabilizzarsi del tutto. Per questo il follow-up e il rispetto delle indicazioni restano importanti anche quando ci si sente meglio. In ogni caso, il fattore che accelera la guarigione è sempre lo stesso: diagnosi precoce e trattamento mirato.
Cosa devo fare se sospetto un’infezione?
La prima cosa è contattare subito il chirurgo o la struttura: non aspettare che “passi da sola” e non assumere antibiotici senza indicazione. Se possibile, descrivi i sintomi in modo concreto: da quando sono comparsi, se stanno peggiorando, temperatura corporea, presenza di secrezioni, odore, dolore (in aumento o stabile), e invia foto solo se richiesto dalla struttura. Evita di manipolare la ferita o cambiare le medicazioni a caso. Se hai febbre alta, brividi o malessere importante, segnala subito. La valutazione clinica può richiedere una visita e, se necessario, un tampone per identificare il batterio. Una gestione tempestiva spesso consente una terapia semplice ed efficace. In medicina, soprattutto in chirurgia, “prima” è quasi sempre meglio: un intervento precoce protegge i tessuti e riduce la probabilità di esiti sul risultato estetico.
L’infezione in chirurgia estetica è una complicanza possibile ma rara, soprattutto quando l’intervento viene eseguito in un contesto sicuro e con protocolli rigorosi. Il punto non è negare il rischio, ma ridurlo e saperlo gestire: valutazione pre-operatoria, sterilità, antibioticoprofilassi quando indicata, tecnica chirurgica accurata e controlli post-operatori sono i pilastri della prevenzione. A questi si aggiunge la parte “attiva” del paziente: stop fumo, igiene corretta, rispetto delle indicazioni e attenzione ai segnali di allarme.
Quando l’infezione viene riconosciuta presto, nella maggior parte dei casi si risolve con terapia mirata e non compromette il risultato estetico finale. Informarsi con fonti affidabili e mantenere un dialogo aperto con il proprio chirurgo è il modo più intelligente per vivere il percorso con serenità. Se vuoi approfondire il quadro generale delle complicanze, puoi consultare la pagina dedicata ai rischi e complicanze della chirurgia estetica, pensata per offrire informazioni chiare e orientate alla sicurezza. La visita specialistica resta sempre il primo passo: ogni paziente è diverso e una valutazione personalizzata è ciò che trasforma le informazioni generali in un piano concreto e sicuro.