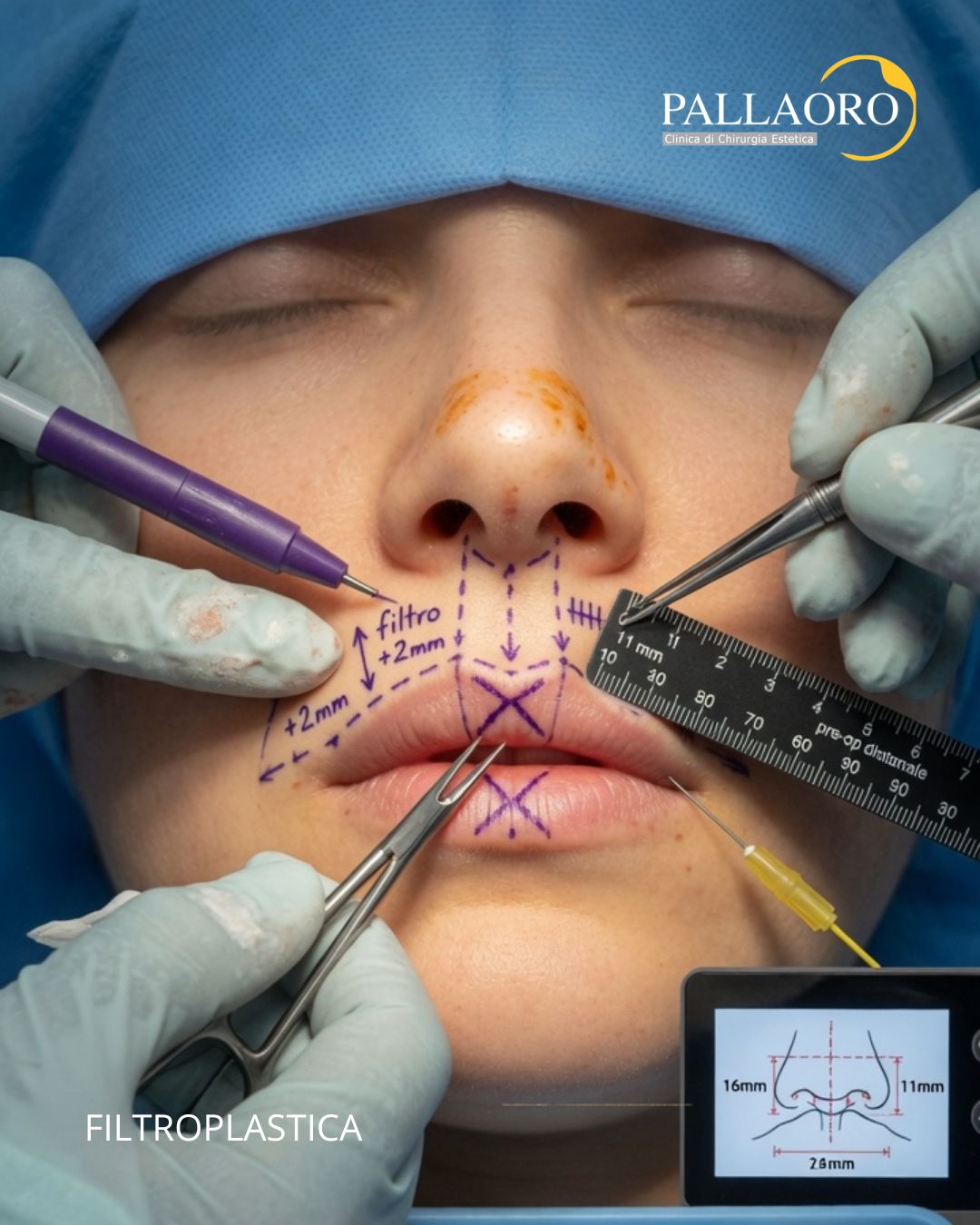
La gigantomastia, una condizione medica definita da un volume del seno eccessivamente sviluppato, trascende la semplice questione estetica, configurandosi per molte donne come una vera e propria sfida quotidiana, costellata di disagi fisici e ripercussioni psicologiche. Comprendere a fondo le sfaccettature di questa condizione, dalle sue origini biologiche alle più moderne soluzioni terapeutiche come la riduzione seno (nota tecnicamente come mastoplastica riduttiva), è il primo e fondamentale passo per riconquistare un pieno benessere psico-fisico. Questa guida completa ed estesa si propone di esplorare in dettaglio l’ipertrofia mammaria, fornendo informazioni chiare e approfondite.
Cos’è la gigantomastia?
La gigantomastia è un termine clinico che descrive una crescita sproporzionata del tessuto mammario, che include sia la componente ghiandolare (deputata alla produzione di latte) sia quella adiposa (grasso). Questa crescita anomala porta a un seno di dimensioni e peso tali da risultare incongruo rispetto alla corporatura generale della donna e, soprattutto, da generare problematiche funzionali. Non si tratta di un semplice “seno grande” costituzionale; l’ipertrofia mammaria (dal greco hyper, “oltre, eccesso”, e trophé, “nutrimento, sviluppo”) diventa clinicamente significativa quando il disagio e i sintomi fisici sono evidenti, spesso richiedendo l’asportazione di una quantità considerevole di tessuto, che può superare i 1000-1500 grammi (1-1,5 kg) per ciascuna mammella, e in casi estremi anche di più. Questa condizione può insorgere in diverse epoche della vita femminile, dalla pubertà (gigantomastia giovanile o virginale) fino all’età adulta, talvolta scatenata o aggravata da eventi come la gravidanza.
Differenza tra seno abbondante e ipertrofia mammaria patologica
È cruciale distinguere un seno naturalmente florido, che si inserisce armonicamente nelle proporzioni corporee senza causare disturbi, dalla vera e propria gigantomastia. Quest’ultima è caratterizzata da un volume che diventa fonte di impedimenti fisici e di un significativo stress psicologico. Un seno voluminoso può essere una caratteristica individuale, desiderata o meno, ma che non impatta negativamente sulla salute; l’ipertrofia mammaria patologica, invece, rappresenta uno sviluppo anomalo e sproporzionato che spesso necessita di un approccio medico-chirurgico per alleviare i sintomi e migliorare la qualità della vita. La definizione si basa non solo sul volume, ma anche e soprattutto sull’impatto clinico.
Impatto psicologico e fisico della gigantomastia
L’impatto della gigantomastia è profondo e si manifesta su due fronti interconnessi. Fisicamente: il peso eccessivo del seno esercita una trazione costante sulla colonna vertebrale, provocando dolori cronici al collo (cervicalgia), alle spalle (scapulalgia) e alla schiena (dorsalgia e lombalgia). La pelle nelle pieghe sottomammarie è soggetta a macerazione, sudorazione e sfregamento, creando un ambiente ideale per irritazioni cutanee, dermatiti, eczemi e infezioni fungine (micosi) o batteriche (intertrigine). Le spalline del reggiseno, costrette a sopportare un carico notevole, possono lasciare solchi profondi e dolorosi sulle spalle, talvolta permanenti. L’ingombro mammario può rendere difficoltosa la respirazione profonda, specialmente in posizione supina, e limitare drasticamente la possibilità di praticare attività sportiva. Psicologicamente: il carico emotivo può essere altrettanto pesante. Molte donne con gigantomastia sperimentano imbarazzo costante, vergogna per il proprio corpo, una bassa autostima e una percezione distorta della propria immagine. Questo può portare a isolamento sociale, difficoltà nelle relazioni interpersonali, ansia e, in alcuni casi, a veri e propri stati depressivi. La ricerca di abbigliamento adeguato diventa una sfida frustrante, e la sensazione di essere costantemente osservate o giudicate può minare la serenità quotidiana.
Cause della gigantomastia
Le cause della gigantomastia sono spesso multifattoriali, con una complessa interazione tra predisposizione individuale e fattori scatenanti o aggravanti.
-
- Fattori genetici ed ereditari. Una chiara predisposizione genetica è spesso osservabile. La presenza di altri casi di ipertrofia mammaria significativa in famiglia (madre, sorelle, zie) aumenta la probabilità che una donna possa sviluppare la stessa condizione. Non è stato identificato un singolo “gene della gigantomastia”, ma piuttosto un insieme di fattori genetici che influenzano la sensibilità del tessuto mammario agli stimoli ormonali e la sua capacità di crescita.
- Sviluppo puberale e squilibri ormonali. Durante la pubertà, l’organismo femminile è inondato da ormoni, principalmente estrogeni e progesterone, che orchestrano lo sviluppo dei caratteri sessuali secondari, inclusa la crescita del seno. In alcune adolescenti, il tessuto mammario può mostrare una ipersensibilità ai normali livelli di estrogeni, oppure possono verificarsi squilibri ormonali (ad esempio, un eccesso di prolattina o alterazioni dell’asse ipotalamo-ipofisi-ovaio) che portano a una crescita mammaria esuberante e sproporzionata. Questa forma è nota come gigantomastia giovanile o virginale e può manifestarsi rapidamente dopo il menarca (la prima mestruazione).
- Gigantomastia e gravidanza: cambiamenti ormonali e aumento di volume. La gravidanza induce profondi cambiamenti ormonali volti a preparare il seno per l’allattamento. Estrogeni, progesterone, prolattina e altri ormoni causano un aumento della componente ghiandolare e del flusso sanguigno al seno, determinando un fisiologico incremento di volume e turgore. In alcune donne, specialmente quelle già predisposte, questo aumento può essere eccezionale e, anziché regredire completamente dopo il parto e l’eventuale allattamento, può persistere o addirittura stabilizzarsi su un volume molto maggiore, configurando una gigantomastia gravidica o post-gravidanza.
- Aumento di peso e obesità come fattori contribuenti. Il seno è costituito, oltre che da ghiandola, da una significativa quantità di tessuto adiposo (grasso). Un marcato aumento di peso corporeo o una condizione di obesità comportano un incremento generalizzato del tessuto adiposo, incluso quello mammario. Questo può aggravare una preesistente ipertrofia mammaria o, in alcuni casi, contribuire in modo determinante a un volume eccessivo del seno, rendendo più evidenti i sintomi della gigantomastia.
- Assunzione di farmaci (raro). Sebbene meno comune, l’assunzione cronica di alcuni specifici farmaci è stata associata all’insorgenza o al peggioramento dell’ipertrofia mammaria. Tra questi, si annoverano la D-penicillamina (usata per l’artrite reumatoide), la ciclosporina (un immunosoppressore), alcuni farmaci antipsicotici e, in casi aneddotici, altri medicinali che possono interferire con l’equilibrio ormonale. È sempre importante segnalare al medico qualsiasi farmaco si stia assumendo.
Sintomi e diagnosi della gigantomastia
I sintomi della gigantomastia sono molteplici e incidono pesantemente sul benessere fisico e sulla serenità psicologica.
Sintomi fisici comuni e loro impatto
-
-
- Dolore cronico muscolo-scheletrico: dolore al collo (cervicalgia), che può irradiarsi alle braccia; dolore alle spalle (scapulalgia), spesso descritto come una sensazione di peso costante; e dolore alla schiena, sia a livello dorsale che lombare (dorsalgia, lombalgia). Questi dolori sono dovuti allo sforzo continuo della muscolatura per sostenere il peso del seno e alle alterazioni posturali che ne derivano.
- Irritazioni cutanee e infezioni sottomammarie: la piega sottomammaria, a causa del contatto pelle contro pelle, dell’umidità dovuta al sudore e dello sfregamento, diventa un’area vulnerabile a dermatiti irritative, eczemi, macerazione della pelle e infezioni secondarie, come candidosi (micosi da Candida) o infezioni batteriche (intertrigine). Queste condizioni possono causare prurito, bruciore, arrossamento e cattivo odore.
- Solchi e indentature dolorose sulle spalle: le spalline del reggiseno, per quanto larghe, esercitano una pressione notevole, creando solchi cutanei profondi, dolorosi e talvolta permanenti, associati a parestesie (alterazioni della sensibilità) nelle aree circostanti.
- Limitazioni funzionali e respiratorie: lo svolgimento di attività fisica diventa difficoltoso o impossibile a causa dell’ingombro, del peso e del movimento incontrollato del seno. Anche attività quotidiane come chinarsi o dormire in certe posizioni possono essere compromesse. In alcuni casi, il peso del seno può limitare l’espansione toracica, causando una sensazione di dispnea lieve (difficoltà respiratoria).
- Problemi posturali cronici: per compensare il peso anteriore del seno, si tende ad assumere una postura cifotica (incurvamento in avanti della parte alta della schiena) e un’anteposizione del capo, che a lungo termine possono strutturarsi e peggiorare i dolori muscolo-scheletrici.
- Cefalea tensiva: il dolore cronico cervicale e la tensione muscolare possono contribuire all’insorgenza di mal di testa ricorrenti.
-
Impatto sulla qualità della vita
-
-
- Profondo disagio psicologico ed emotivo: la sensazione di inadeguatezza, l’imbarazzo per le proprie forme, la paura del giudizio altrui possono portare a una significativa riduzione dell’autostima, a comportamenti di evitamento sociale e a una marcata introversione.
- Difficoltà nell’abbigliamento e nella cura personale: trovare reggiseni contenitivi e confortevoli, così come abiti che vestano bene e non accentuino eccessivamente il volume del seno, diventa una fonte quotidiana di stress e frustrazione.
- Limitazioni nelle relazioni intime e sociali: il disagio con il proprio corpo può influire negativamente sulla sfera intima e sulla partecipazione ad attività sociali che richiedono una certa esposizione fisica (es. andare in piscina, al mare).
-
Come si diagnostica la gigantomastia
La diagnosi di gigantomastia è primariamente clinica e si basa su un’accurata visita senologica effettuata da un chirurgo plastico o da un senologo. Durante la visita:
-
-
- Anamnesi: il medico raccoglie informazioni dettagliate sulla storia clinica della paziente (patologie pregresse, farmaci assunti), sulla storia familiare (presenza di casi simili in famiglia), sull’insorgenza e l’evoluzione dell’ipertrofia mammaria, e soprattutto sui sintomi lamentati e sul loro impatto sulla qualità della vita. Vengono indagate anche eventuali gravidanze, allattamenti e piani futuri di maternità.
- Esame obiettivo del seno: il chirurgo valuta attentamente il seno in termini di:
- Volume e peso stimato: si cerca di quantificare l’eccesso di tessuto.
- Forma e consistenza: si valuta la proporzione tra componente ghiandolare e adiposa.
- Grado di ptosi mammaria: ovvero il cedimento del seno e la posizione del complesso areola-capezzolo rispetto al solco sottomammario. La ptosi è spesso associata alla gigantomastia.
- Simmetria: si verifica l’eventuale presenza di asimmetrie significative tra le due mammelle.
- Qualità della cute: si osserva l’elasticità della pelle, la presenza di smagliature (strie distensae), irritazioni o cicatrici.
- Posizione e dimensioni dell’areola e del capezzolo.
- Misurazioni antropometriche: vengono effettuate misurazioni precise, come:
- Distanza giugulo-capezzolo: dalla fossetta sternale del giugulo al centro del capezzolo. Valori eccessivi indicano ptosi e/o ipertrofia.
- Distanza capezzolo-solco sottomammario.
- Circonferenza toracica e circonferenza del seno. Queste misurazioni sono fondamentali per la pianificazione chirurgica e, in alcuni contesti, per stabilire se si rientra nei criteri per un intervento a carico del Servizio Sanitario Nazionale (SSN).
- Documentazione fotografica: vengono scattate fotografie standardizzate del seno per la pianificazione e per il confronto pre e post-operatorio.
- Esami strumentali: a seconda dell’età della paziente, della storia clinica e dei reperti dell’esame obiettivo, possono essere prescritti:
- Ecografia mammaria: utile soprattutto nelle donne giovani per valutare la struttura del tessuto mammario e identificare eventuali noduli o cisti.
- Mammografia: fondamentale nelle donne sopra i 35-40 anni (o prima, in caso di familiarità per tumore al seno) per lo screening oncologico e per escludere patologie maligne prima di un intervento di riduzione.
-
Quando considerare l’intervento di riduzione seno (mastoplastica riduttiva)
La decisione di sottoporsi a un intervento di mastoplastica riduttiva è un passo importante che deve nascere da una profonda consapevolezza e da una reale necessità.
-
- Valutazione del rapporto tra volume mammario, corpo e sintomi. Non è solo una questione di “taglia” o di centimetri. La valutazione cruciale è il rapporto tra il volume del seno e la struttura fisica complessiva della paziente, ma soprattutto l’intensità e la cronicità dei sintomi fisici e il grado di compromissione della qualità della vita. Un seno oggettivamente voluminoso che non causa disturbi significativi potrebbe non necessitare di intervento, mentre un seno meno imponente ma che provoca dolori invalidanti o forte disagio psicologico può giustificare la scelta chirurgica.
- Quando i sintomi fisici e psicologici diventano invalidanti. L’intervento è fortemente indicato quando i sintomi fisici (dolore cronico a collo/spalle/schiena, irritazioni cutanee intrattabili, limitazioni funzionali) diventano una costante quotidiana e non rispondono più a trattamenti conservativi (fisioterapia, antidolorifici, creme specifiche). Parallelamente, se il disagio psicologico (bassa autostima, ansia sociale, evitamento) è tale da compromettere la vita relazionale, lavorativa e personale, la riduzione seno può offrire un beneficio sostanziale.
- L’importanza delle aspettative realistiche. È fondamentale che la paziente nutra aspettative realistiche riguardo ai risultati dell’intervento. La mastoplastica riduttiva mira a ridurre il volume e migliorare la forma del seno, alleviando i sintomi fisici. Tuttavia, non si tratta di una procedura magica:
- Cicatrici: sono una conseguenza inevitabile e permanente, sebbene il chirurgo faccia il possibile per renderle il meno appariscenti possibile e per posizionarle strategicamente. La loro evoluzione è individuale.
- Forma e simmetria: si ricerca la migliore forma e simmetria possibili, ma una perfezione millimetrica è irraggiungibile e piccole asimmetrie possono persistere o comparire.
- Sensibilità: alterazioni della sensibilità del capezzolo e dell’areola sono comuni, spesso temporanee, ma talvolta una riduzione permanente della sensibilità può verificarsi.
- Risultato a lungo termine: il seno continuerà a essere soggetto agli effetti della gravità, dell’invecchiamento e di eventuali future variazioni di peso o gravidanze. Un colloquio aperto e sincero con il chirurgo plastico è essenziale per comprendere appieno i benefici, i limiti e i rischi della gigantomastia trattata chirurgicamente.
L’intervento chirurgico di mastoplastica riduttiva per gigantomastia
L’intervento chirurgico di mastoplastica riduttiva è il trattamento d’elezione per la correzione definitiva della gigantomastia.
Descrizione generale della mastoplastica riduttiva
La mastoplastica riduttiva è una procedura chirurgica complessa che non si limita alla semplice asportazione di tessuto, ma include un vero e proprio rimodellamento del seno. Gli obiettivi sono molteplici:
-
-
- Ridurre il volume e il peso delle mammelle attraverso la rimozione dell’eccesso di cute, tessuto ghiandolare e tessuto adiposo.
- Rimodellare il seno per conferirgli una forma più armonica, proporzionata e sostenuta.
- Sollevare il seno (mastopessi), riposizionando il complesso areola-capezzolo (CAC) in una sede più alta e giovanile.
- Ridurre le dimensioni dell’areola, se eccessivamente dilatata.
-
Tecniche chirurgiche più comuni
La scelta della tecnica chirurgica dipende da numerosi fattori: entità della riduzione necessaria, grado di ptosi, qualità ed elasticità della pelle, dimensioni e posizione del complesso areola-capezzolo, e preferenze ed esperienza del chirurgo. Le incisioni lasceranno delle cicatrici, la cui estensione e localizzazione variano a seconda della tecnica:
-
-
- Tecnica periareolare (o “round block”): l’incisione è praticata solo attorno al perimetro dell’areola. È indicata per riduzioni molto piccole e ptosi lievi, poiché offre un potere di sollevamento e rimodellamento limitato.
- Tecnica verticale (o a “lecca-lecca”, “short scar”): prevede un’incisione periareolare più un’incisione verticale che dall’areola scende fino al solco sottomammario. Permette riduzioni moderate e un buon controllo della forma. Le cicatrici sono una circolare attorno all’areola e una verticale.
- Tecnica a T invertita (o ad ancora, o di Wise): è la tecnica più tradizionale e versatile, particolarmente indicata per le gigantomastie importanti e le ptosi severe. Prevede un’incisione periareolare, una verticale e una orizzontale nascosta nel solco sottomammario. Questa tecnica consente la massima libertà di rimozione tissutale e di rimodellamento, offrendo risultati significativi e duraturi. Le cicatrici avranno la forma di un’ancora o di una T rovesciata.
- Tecniche con peduncolo: si riferiscono alla porzione di tessuto mammario che viene preservata per mantenere la vascolarizzazione e l’innervazione del complesso areola-capezzolo durante il suo riposizionamento. Esistono peduncoli superiori, inferiori, mediali, laterali, la cui scelta dipende dalla conformazione del seno e dagli obiettivi.
- Innesto libero del complesso areola-capezzolo: in casi di gigantomastie estreme, dove il complesso areola-capezzolo è eccessivamente distante dalla sua posizione ideale e i peduncoli vascolari sarebbero troppo lunghi e a rischio, il CAC può essere rimosso come un innesto cutaneo a tutto spessore e riposizionato nella nuova sede. Questa tecnica comporta la perdita della capacità di allattamento e spesso una sensibilità alterata o assente, ma può essere l’unica opzione sicura per riduzioni massive.
-
Preparazione all’intervento: esami pre-operatori e indicazioni
Una meticolosa preparazione è cruciale per la sicurezza e il buon esito dell’intervento:
-
-
- Esami ematochimici completi: per valutare lo stato di salute generale, la funzionalità epatica e renale, la coagulazione.
- Elettrocardiogramma (ECG) e, se l’età o le condizioni lo richiedono, una visita cardiologica.
- Mammografia e/o ecografia mammaria: come già menzionato, per escludere patologie occulte.
- Visita anestesiologica: per valutare l’idoneità all’anestesia generale e discutere eventuali allergie o problemi specifici.
- Sospensione di farmaci: è imperativo sospendere l’assunzione di farmaci che interferiscono con la coagulazione (come aspirina, FANS, anticoagulanti orali, alcuni integratori come Omega-3, Vitamina E, Ginko Biloba) per almeno 10-15 giorni prima dell’intervento, sempre sotto controllo medico.
- Sospensione del fumo: il fumo di sigaretta è un nemico della chirurgia. Compromette la microcircolazione sanguigna, riducendo l’apporto di ossigeno ai tessuti e aumentando significativamente il rischio di complicanze come necrosi cutanee, infezioni e ritardi di guarigione delle cicatrici. È fortemente raccomandato smettere di fumare almeno 4-6 settimane prima e dopo l’intervento.
- Alimentazione: può essere consigliata una dieta equilibrata nei giorni precedenti. È necessario essere a digiuno da cibi solidi e liquidi per almeno 6-8 ore prima dell’anestesia.
-
Tipo di anestesia utilizzata
La mastoplastica riduttiva per gigantomastia viene quasi sempre eseguita in anestesia generale. Questo garantisce che la paziente sia completamente addormentata, non avverta alcun dolore e i suoi muscoli siano rilassati, permettendo al chirurgo di operare nelle migliori condizioni. L’anestesista monitorerà costantemente i parametri vitali durante tutto l’intervento.
Durata dell’intervento
La durata dell’intervento chirurgico di riduzione seno è variabile, dipendendo dalla complessità del caso, dalla quantità di tessuto da asportare e dalla tecnica utilizzata. In genere, si attesta tra le 2 e le 3 ore.
Decorso post operatorio della riduzione seno
Il periodo post operatorio della riduzione seno è una fase delicata che richiede attenzione, pazienza e stretta aderenza alle indicazioni del chirurgo.
Cosa aspettarsi subito dopo l’intervento
Al termine dell’intervento, la paziente si risveglierà nella sala di risveglio o direttamente in camera. Il seno sarà protetto da medicazioni compressive e da un bendaggio elastico o da un apposito reggiseno post-operatorio di tipo contenitivo. È comune la presenza di drenaggi, piccoli tubicini inseriti sotto la pelle per evacuare eventuali raccolte di sangue o siero che potrebbero formarsi nelle prime 24-48 ore. La loro rimozione avviene solitamente prima della dimissione o al primo controllo. È normale avvertire:
-
-
- Dolore: di intensità variabile, solitamente ben controllato dalla terapia antalgica.
- Gonfiore (edema): il seno apparirà gonfio e teso. Il gonfiore raggiungerà il picco nei primi giorni per poi diminuire gradualmente nell’arco di settimane o mesi.
- Lividi (ecchimosi): comuni e variabili per estensione, tendono a risolversi in 2-3 settimane, cambiando colore dal blu-viola al giallo-verde.
- Sensazione di tensione cutanea.
- Alterazioni della sensibilità: il seno, soprattutto l’area del capezzolo, può risultare insensibile, ipersensibile o presentare sensazioni anomale (formicolii).
-
Gestione del dolore e medicazioni
Il dolore post-operatorio è generalmente di entità moderata e viene gestito con farmaci antidolorifici (es. paracetamolo, FANS, o analgesici più potenti nei primissimi giorni) prescritti dal chirurgo. Le medicazioni verranno rinnovate secondo un calendario stabilito dal chirurgo durante le visite di controllo. È fondamentale mantenere le ferite pulite e asciutte.
Utilizzo del reggiseno post-operatorio
L’uso costante (giorno e notte) del reggiseno contenitivo specifico è cruciale per almeno 4-6 settimane, e talvolta più a lungo. Questo presidio:
-
-
- Fornisce supporto ai tessuti operati.
- Aiuta a ridurre il gonfiore e il rischio di sieromi o ematomi.
- Contribuisce a modellare la nuova forma del seno.
- Protegge le cicatrici.
-
Tempi di recupero e ritorno alle attività quotidiane.
Il recupero è progressivo:
-
-
- Primi giorni: riposo quasi assoluto, con mobilizzazione precoce (piccole passeggiate in casa) per prevenire trombosi. Evitare sforzi, movimenti ampi con le braccia, sollevare pesi.
- Dopo 1 settimana: possibile ripresa di attività domestiche molto leggere. La guida dell’auto è solitamente sconsigliata.
- Dopo 2-3 settimane: la maggior parte delle pazienti può tornare a un lavoro d’ufficio o attività sedentarie. Il gonfiore e i lividi saranno in via di risoluzione.
- Dopo 4-6 settimane: graduale ripresa di attività fisiche più impegnative, inclusa l’attività sportiva leggera, sempre sotto indicazione medica. Evitare sport di contatto o che sollecitino eccessivamente i muscoli pettorali.
- Dopo 3-6 mesi: il risultato inizia ad assestarsi, sebbene il gonfiore residuo possa impiegare più tempo per scomparire completamente e le cicatrici siano ancora in evoluzione. Il ritorno completo a tutte le attività, inclusi sport intensi, può richiedere diversi mesi.
-
Cicatrici: evoluzione e trattamenti per migliorarle
Le cicatrici sono una conseguenza inevitabile e la loro qualità dipende da molti fattori: la tecnica chirurgica, la predisposizione genetica della paziente (alcune persone tendono a cicatrici ipertrofiche o cheloidi), la cura post-operatoria e fattori come il fumo.
-
-
- Fasi di maturazione: inizialmente le cicatrici appaiono rosse, rilevate e talvolta pruriginose. Con il passare dei mesi (generalmente da 6 a 18 mesi, a volte di più), tendono a sbiadire, appiattirsi e diventare meno evidenti, assumendo un colore più simile a quello della pelle circostante.
- Cura delle cicatrici: il chirurgo fornirà indicazioni specifiche, che possono includere:
- Applicazione di creme o gel a base di silicone.
- Fogli di silicone.
- Massaggi delicati per ammorbidirle.
- Protezione assoluta dai raggi solari (con filtri SPF 50+) per almeno un anno, per evitare iperpigmentazioni permanenti. In caso di cicatrici patologiche (ipertrofiche o cheloidi), possono essere proposti trattamenti specifici come infiltrazioni di cortisonici, laserterapia o revisione chirurgica.
-
Rischi e complicanze della mastoplastica riduttiva
Sebbene la mastoplastica riduttiva sia un intervento generalmente sicuro quando eseguito da chirurghi esperti in strutture idonee, come ogni procedura chirurgica, comporta dei rischi della gigantomastia trattata e possibili complicanze.
-
- Rischi generici legati a qualsiasi intervento chirurgico in anestesia generale. Questi includono:
- Reazioni avverse all’anestesia (rare).
- Trombosi venosa profonda (TVP): formazione di coaguli di sangue nelle vene profonde, solitamente degli arti inferiori.
- Embolia polmonare (EP): una complicanza grave della TVP, in cui un coagulo si stacca e raggiunge i polmoni (molto rara se si adottano misure preventive come mobilizzazione precoce e, in casi selezionati, eparina a basso peso molecolare).
- Infezioni sistemiche (rare).
- Complicanze specifiche della mastoplastica riduttiva:
- Sanguinamento ed ematomi: un accumulo di sangue (ematoma) o un sanguinamento eccessivo durante o dopo l’intervento. Ematomi voluminosi possono richiedere un drenaggio chirurgico.
- Infezioni della ferita chirurgica: si manifestano con rossore, calore, gonfiore, dolore e talvolta secrezione purulenta. Solitamente trattabili con antibiotici, ma in casi gravi possono richiedere una pulizia chirurgica.
- Perdita o alterazione della sensibilità del capezzolo e dell’areola: molto comune nelle prime settimane/mesi. La sensibilità può ridursi (ipoestesia), aumentare in modo fastidioso (iperestesia) o alterarsi (parestesie come formicolii). Nella maggior parte dei casi, la sensibilità recupera parzialmente o totalmente nel tempo (6-12 mesi), ma una perdita permanente parziale o totale è possibile.
- Asimmetria mammaria: nonostante l’accuratezza del chirurgo, piccole differenze di forma, volume o posizione dei capezzoli tra i due seni possono persistere o manifestarsi dopo l’intervento, talvolta richiedendo piccoli ritocchi chirurgici a distanza.
- Necrosi cutanea o del complesso areola-capezzolo (rara ma grave): si tratta della morte (necrosi) di una porzione di pelle o, più raramente, dell’areola e del capezzolo, dovuta a un insufficiente apporto di sangue. Il fumo di sigaretta, le gigantomastie estreme e alcune condizioni mediche preesistenti (es. diabete, vasculopatie) aumentano questo rischio. La necrosi può richiedere medicazioni prolungate e, talvolta, interventi riparativi, con possibili esiti cicatriziali peggiori.
- Cicatrici insoddisfacenti: ipertrofiche (rosse, spesse, rilevate ma entro i confini della cicatrice originale) o cheloidee (che si estendono oltre i margini della cicatrice, più difficili da trattare).
- Sieroma: accumulo di liquido sieroso limpido sotto la pelle, che può richiedere aspirazione con ago.
- Difficoltà o impossibilità di allattamento futuro (vedi sezione dedicata).
- Contrazioni o irregolarità del contorno mammario.
- Formazione di cisti di grasso (liponecrosi): piccole aree di tessuto adiposo che vanno in necrosi e possono formare nodulini duri, talvolta dolenti.
- Rischi generici legati a qualsiasi intervento chirurgico in anestesia generale. Questi includono:
Come minimizzare i rischi della gigantomastia e dell’intervento
La minimizzazione dei rischi passa attraverso:
-
-
- Scelta di un chirurgo plastico specializzato e con comprovata esperienza in mastoplastica riduttiva, che operi in strutture sanitarie accreditate e attrezzate.
- Valutazione pre-operatoria accurata per identificare e gestire eventuali fattori di rischio.
- Adesione scrupolosa a tutte le indicazioni pre-operatorie: soprattutto smettere di fumare e sospendere i farmaci indicati.
- Rispetto rigoroso delle indicazioni post-operatorie: medicazioni, riposo, reggiseno contenitivo, controlli programmati.
- Comunicazione aperta con il chirurgo: segnalare tempestivamente qualsiasi sintomo anomalo o preoccupazione.
-
Risultati della mastoplastica riduttiva per gigantomastia
I risultati della mastoplastica riduttiva per la correzione della gigantomastia sono, nella stragrande maggioranza dei casi, estremamente gratificanti e trasformano positivamente la vita delle pazienti.
Benefici fisici: sollievo dai dolori, miglioramento della postura e della funzionalità
Il beneficio più immediato e tangibile è la scomparsa o la drastica riduzione dei dolori cronici a carico di collo, spalle e schiena. La rimozione del peso eccessivo alleggerisce la colonna vertebrale, consentendo un miglioramento della postura e una riduzione delle contratture muscolari. Le irritazioni cutanee sottomammarie scompaiono. Molte donne riscoprono il piacere di muoversi liberamente, di praticare sport senza impedimenti, di dormire più comodamente e persino di respirare con maggiore facilità.
Benefici psicologici: aumento dell’autostima, del benessere e della libertà
Parallelamente ai benefici fisici, quelli psicologici sono altrettanto significativi. La paziente si sente più a suo agio con il proprio corpo, sperimenta un aumento dell’autostima e della fiducia in sé. Scompaiono l’imbarazzo e la necessità di nascondere il seno. La scelta dell’abbigliamento diventa un piacere e non più una fonte di frustrazione. Migliora la vita sociale e, spesso, anche quella intima. Si assiste a un generale miglioramento del benessere psicofisico e della qualità della vita percepita.
Durata dei risultati nel tempo
I risultati di una mastoplastica riduttiva sono generalmente molto duraturi, tendenzialmente permanenti in termini di quantità di tessuto rimosso. Tuttavia, è importante comprendere che il seno, anche se ridotto e rimodellato, continuerà a essere influenzato da:
-
-
- Gravità e invecchiamento: con il passare degli anni, è naturale un certo grado di rilassamento cutaneo e una lieve discesa del seno.
- Significative variazioni di peso corporeo: un aumento o una diminuzione importante del peso possono alterare il volume e la forma del seno operato, poiché il tessuto adiposo mammario residuo reagirà come quello del resto del corpo. Mantenere un peso stabile aiuta a preservare i risultati.
- Gravidanze future e allattamento: possono modificare nuovamente il seno.
- Cambiamenti ormonali: ad esempio quelli legati alla menopausa. Nonostante ciò, il miglioramento ottenuto rispetto alla condizione di partenza è solitamente definitivo.
-
Possibilità di allattamento dopo mastoplastica riduttiva
La capacità di allattamento dopo una mastoplastica riduttiva è una questione importante per le donne che pianificano future gravidanze. La possibilità di allattare può essere:
-
-
- Mantenuta: alcune donne allattano con successo.
- Ridotta: la produzione di latte potrebbe essere insufficiente per un allattamento esclusivo.
- Persa: in alcuni casi, l’allattamento può diventare impossibile. Questo dipende da diversi fattori: la tecnica chirurgica utilizzata (alcune tecniche sono più conservative nei confronti dei dotti galattofori – i canali che trasportano il latte al capezzolo – e dell’innervazione), l’entità della riduzione (riduzioni maggiori comportano un rischio più alto di compromissione) e la risposta individuale del tessuto mammario. Se il complesso areola-capezzolo viene riposizionato come innesto libero (tecnica usata per gigantomastie estreme), l’allattamento è impossibile perché i dotti vengono completamente interrotti. È cruciale discutere apertamente e approfonditamente questo aspetto con il chirurgo prima dell’intervento, se l’allattamento è una priorità.
-
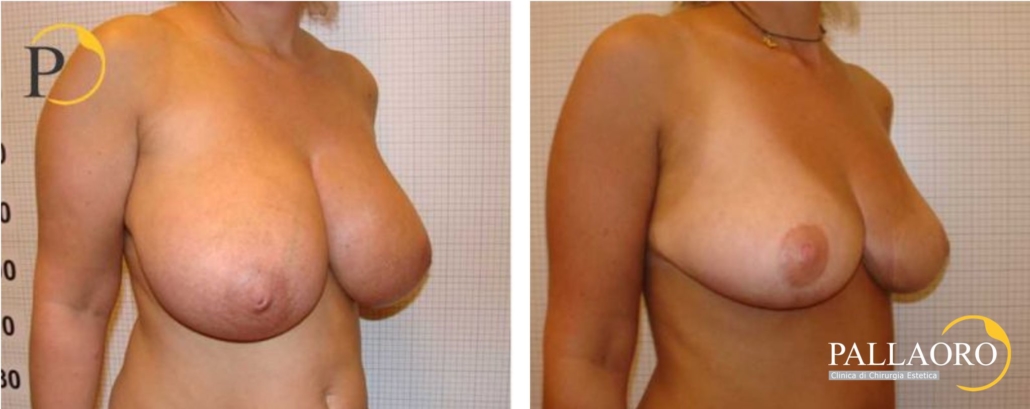
Costi della riduzione seno con gigantomastia
I costi della riduzione seno eseguita in regime privato possono variare notevolmente.
-
- Fattori che influenzano il costo dell’intervento. Diversi elementi concorrono a determinare il prezzo finale:
- Onorario del chirurgo: basato sulla sua esperienza, reputazione e complessità dell’intervento specifico.
- Onorario dell’anestesista: anch’esso dipendente dall’esperienza e dalla durata dell’anestesia.
- Costi della casa di cura o clinica: includono l’utilizzo della sala operatoria, i materiali chirurgici, il personale di assistenza, la degenza (solitamente una notte).
- Complessità e durata dell’intervento: una gigantomastia più severa che richiede una procedura più lunga e complessa avrà un costo maggiore.
- Medicazioni e reggiseno post-operatorio specifico: a volte inclusi, a volte a parte.
- Visite di controllo post-operatorie: solitamente incluse per un certo periodo.
- Cosa è solitamente incluso nel prezzo. Un preventivo completo e trasparente dovrebbe specificare nel dettaglio tutti i costi inclusi: prima visita (a volte), intervento chirurgico (chirurgo e anestesista), sala operatoria, degenza, medicazioni iniziali, reggiseno post-operatorio (se fornito) e un certo numero di controlli post-operatori. È sempre bene chiedere chiarimenti su cosa è compreso e cosa è escluso.
- Informazioni generali sui costi della riduzione seno. In Italia, per una mastoplastica riduttiva per gigantomastia eseguita privatamente, i costi possono variare indicativamente dai 7.000 ai 12.000 euro, e talvolta anche di più a seconda di tutti i fattori menzionati. È fondamentale diffidare da prezzi eccessivamente bassi, che potrebbero nascondere compromessi sulla qualità, sulla sicurezza o sull’esperienza dei professionisti.
- Fattori che influenzano il costo dell’intervento. Diversi elementi concorrono a determinare il prezzo finale:
FAQ sulla Gigantomastia
-
- La gigantomastia può tornare dopo l’intervento? È improbabile che si verifichi una recidiva della gigantomastia nella sua forma originale dopo un intervento di mastoplastica riduttiva correttamente eseguito, poiché viene rimosso in modo permanente tessuto ghiandolare e adiposo. Tuttavia, il tessuto mammario residuo rimane sensibile a future fluttuazioni ormonali e variazioni di peso. Un aumento di peso significativo o una nuova gravidanza possono portare a un nuovo, sebbene solitamente più contenuto, aumento del volume del seno.
- L’intervento di riduzione del seno è doloroso? Il dolore è una componente soggettiva, ma il post operatorio della riduzione seno è generalmente descritto come tollerabile e ben gestibile con i farmaci antidolorifici prescritti dal chirurgo. Il disagio maggiore (sensazione di tensione, indolenzimento) si avverte nei primi 2-3 giorni, per poi diminuire progressivamente. Molte pazienti riferiscono che il sollievo dal dolore cronico pre-operatorio supera di gran lunga il disagio temporaneo dell’intervento.
- Quanto tempo dovrò stare a riposo dopo la mastoplastica riduttiva? Si consiglia un riposo relativo per circa 1-2 settimane, evitando sforzi, sollevamento di pesi (anche borse della spesa pesanti) e movimenti ampi delle braccia. Il ritorno a un lavoro d’ufficio può avvenire dopo 2-3 settimane, mentre per attività lavorative fisicamente più impegnative o per la ripresa dell’attività sportiva è necessario attendere almeno 4-8 settimane, seguendo sempre le indicazioni specifiche del chirurgo.
- Le cicatrici saranno molto visibili? Le cicatrici sono un esito permanente dell’intervento. La loro visibilità dipende dalla tecnica utilizzata, dalla reazione individuale della pelle e dalle cure post-operatorie. I chirurghi plastici sono esperti nel posizionare le incisioni in modo da renderle il più possibile nascoste e discrete (ad esempio, attorno all’areola, verticalmente sotto di essa e nel solco sottomammario). Inizialmente rosse e rilevate, con il tempo (da 6 a 18 mesi, a volte più) tendono a sbiadire, appiattirsi e diventare molto meno evidenti. Una corretta gestione della cicatrice (creme, protezione solare) è fondamentale per ottimizzare il risultato.
- Potrò allattare dopo l’intervento per gigantomastia? La capacità di allattamento dopo mastoplastica riduttiva può essere ridotta o, in alcuni casi, compromessa. Dipende dalla quantità di tessuto rimosso e dalla tecnica chirurgica impiegata per preservare i dotti galattofori e l’innervazione del complesso areola-capezzolo. È un aspetto da discutere in dettaglio con il chirurgo prima dell’intervento se si hanno piani di maternità futuri.
- La mastoplastica riduttiva è coperta dal Servizio Sanitario Nazionale? Sì, in Italia la mastoplastica riduttiva può essere coperta dal SSN (quindi “mutuabile”) se la gigantomastia è di grado severo e causa comprovati problemi funzionali (es. dolori vertebrali certificati, dermatiti croniche sottomammarie resistenti a terapia, difficoltà respiratorie). Solitamente è richiesto che si preveda l’asportazione di un quantitativo minimo di tessuto mammario per lato (spesso indicato in almeno 500 grammi, ma i criteri possono variare). È necessaria una valutazione specialistica da parte di un chirurgo di una struttura pubblica o convenzionata.
- A che età si può fare l’intervento di riduzione del seno per gigantomastia? Generalmente, si preferisce attendere il termine dello sviluppo mammario, che avviene solitamente dopo i 18 anni. Questo per evitare che una crescita residua possa parzialmente vanificare i risultati dell’intervento. Tuttavia, in casi selezionati di gigantomastia giovanile (o virginale) particolarmente severa, che comporta gravi ripercussioni fisiche (es. scoliosi, cifosi marcata) e psicologiche in un’adolescente, l’intervento può essere preso in considerazione anche prima della maggiore età (es. 16-17 anni), dopo un’attenta valutazione multidisciplinare (chirurgo, endocrinologo, psicologo se necessario) e con il consenso informato dei genitori.
- Perderò completamente la sensibilità al seno e ai capezzoli? Un’alterazione della sensibilità è comune dopo l’intervento. Potrebbe esserci una riduzione della sensibilità (ipoestesia), un aumento (iperestesia) o sensazioni anomale (parestesie). Nella maggior parte dei casi, la sensibilità migliora gradualmente nell’arco di 6-12 mesi. Una perdita totale e permanente della sensibilità è rara, ma una certa diminuzione rispetto al pre-intervento può persistere in alcune aree, specialmente con riduzioni molto grandi o con alcune tecniche.