Che cos’è l’obesità
L’obesità è una condizione medica cronica caratterizzata da un eccessivo accumulo di tessuto adiposo nell’organismo, tale da compromettere la salute fisica e psicologica della persona. Non si tratta di un semplice inestetismo o di una questione legata alla volontà individuale: l’obesità è oggi riconosciuta dall’Organizzazione Mondiale della Sanità (OMS) come una vera e propria patologia multifattoriale, con radici genetiche, metaboliche, comportamentali e ambientali. Il parametro più utilizzato per diagnosticarla è l’Indice di Massa Corporea (IMC, o in inglese BMI — Body Mass Index), calcolato dividendo il peso corporeo in chilogrammi per il quadrato dell’altezza in metri. Un valore di IMC superiore a 30 kg/m² definisce la condizione di obesità, mentre tra 25 e 29,9 si parla di sovrappeso. L’IMC, pur essendo uno strumento pratico e ampiamente diffuso, non distingue tra massa magra e massa grassa, ed è quindi sempre integrato da altri parametri clinici come la circonferenza vita, il rapporto vita/fianchi e la valutazione della composizione corporea. L’adipe — termine medico per indicare il tessuto grasso — svolge funzioni fisiologiche essenziali: riserva energetica, isolamento termico, protezione meccanica degli organi e produzione di ormoni come la leptina e l’adiponectina. Quando però il tessuto adiposo si accumula in eccesso, diventa esso stesso una fonte di infiammazione cronica di basso grado, alterando il metabolismo e predisponendo l’organismo a numerose complicanze sistemiche. Comprendere l’obesità nella sua complessità è il primo passo per affrontarla in modo efficace e, dove indicato, anche con il supporto della chirurgia estetica ricostruttiva.
Cause e fattori di rischio dell’obesità
Le cause dell’obesità sono molteplici e quasi sempre si intrecciano tra loro. La condizione si instaura quando l’apporto calorico supera in modo cronico il dispendio energetico, ma i motivi per cui questo avviene sono complessi e individuali.
Sul piano genetico, studi scientifici hanno dimostrato che la predisposizione all’accumulo di tessuto adiposo ha una componente ereditaria significativa: alcune varianti genetiche influenzano il metabolismo basale, la regolazione dell’appetito e la distribuzione del grasso corporeo. Questo non significa che il destino sia scritto, ma che la biologia pone in alcuni individui condizioni di partenza più sfavorevoli.
I fattori comportamentali e ambientali giocano un ruolo altrettanto determinante. Un’alimentazione ipercalorica ricca di zuccheri raffinati, grassi saturi e cibi ultraprocessati, combinata con uno stile di vita sedentario, rappresenta la combinazione più comune alla base dell’aumento di peso patologico. L’ambiente obesogenico moderno favorisce strutturalmente questa condizione.
Anche i fattori ormonali ed endocrini possono contribuire: l’ipotiroidismo, la sindrome di Cushing (eccesso di cortisolo), la sindrome dell’ovaio policistico (PCOS) e alcune forme di resistenza all’insulina si associano frequentemente a un aumento del peso corporeo difficile da contrastare senza trattamento medico mirato. Inoltre, alcuni farmaci — come i corticosteroidi, alcuni antipsicotici e alcuni antidepressivi — possono favorire l’accumulo di adipe.
Infine, fattori psicologici come lo stress cronico, i disturbi del sonno, la depressione e il cosiddetto emotional eating (mangiare in risposta alle emozioni anziché alla fame) contribuiscono al perpetuarsi del ciclo obesità-disagio psicologico.
Classificazione e stadi dell’obesità
La classificazione più utilizzata in ambito clinico si basa sull’Indice di Massa Corporea (IMC):
- Normopeso: IMC 18,5 – 24,9 kg/m²
- Sovrappeso: IMC 25 – 29,9 kg/m²
- Obesità di classe I (lieve): IMC 30 – 34,9 kg/m²
- Obesità di classe II (moderata): IMC 35 – 39,9 kg/m²
- Obesità di classe III (grave o obesità patologica/morbosa): IMC ≥ 40 kg/m²
Accanto all’IMC, la medicina clinica considera sempre la distribuzione del grasso corporeo, distinguendo tra:
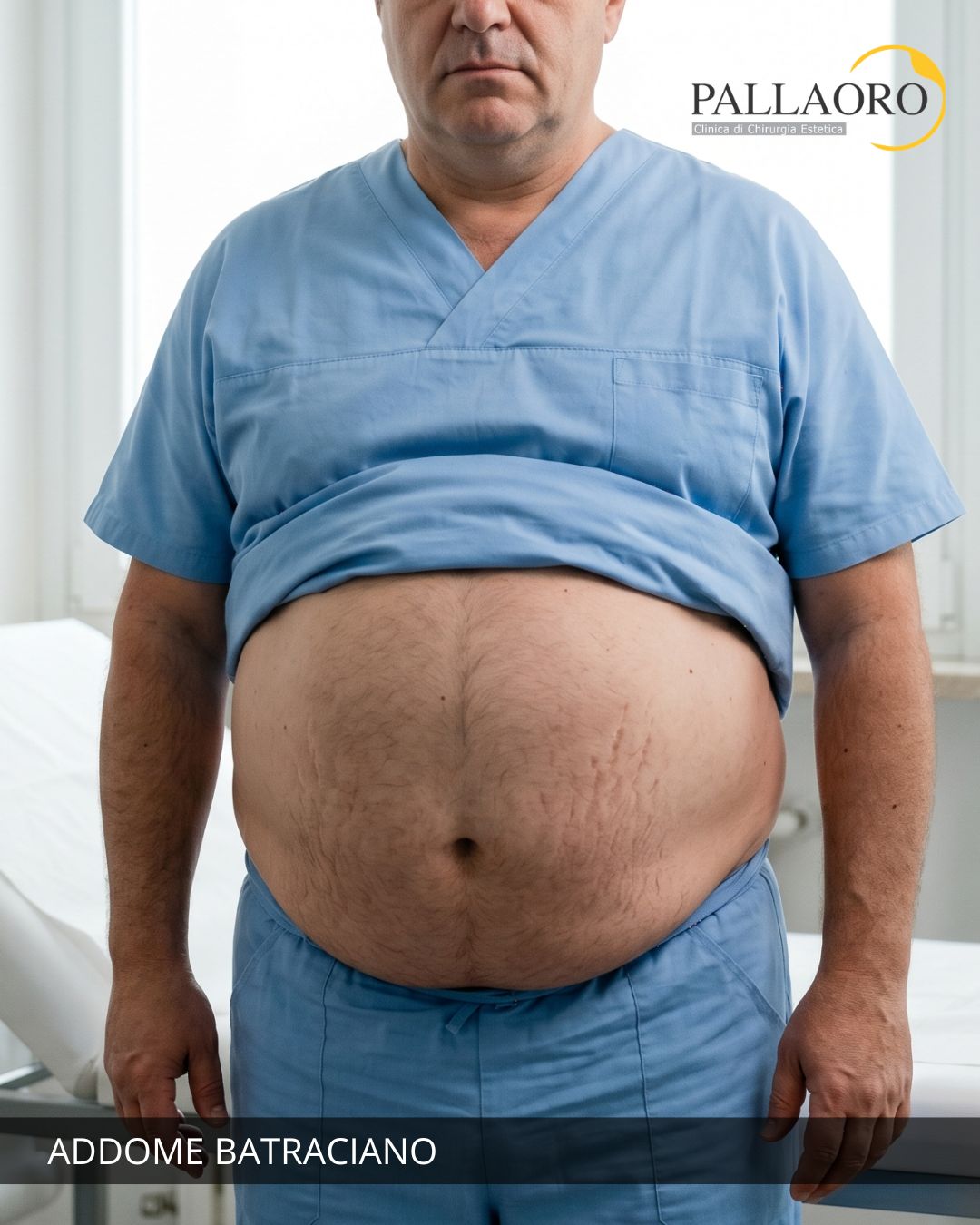
- Obesità androide (o viscerale, “a mela”): il grasso si concentra prevalentemente nell’addome e nella regione toraco-addominale. È considerata la forma a maggiore rischio cardiovascolare e metabolico, perché il grasso viscerale — quello che circonda gli organi interni — è metabolicamente molto attivo e pro-infiammatorio.
- Obesità ginoide (o periferica, “a pera”): il grasso si deposita preferenzialmente su fianchi, glutei e cosce. Più comune nelle donne, ha un profilo di rischio metabolico generalmente inferiore, ma comporta importanti alterazioni estetiche del profilo corporeo.
Complicanze e patologie associate
L’obesità non è mai una condizione isolata: le sue conseguenze sistemiche coinvolgono praticamente ogni apparato dell’organismo.
- Patologie cardiovascolari: ipertensione arteriosa, dislipidemia, cardiopatia ischemica, ictus cerebrale. Il grasso viscerale produce sostanze pro-infiammatorie che danneggiano le pareti arteriose, aumentando il rischio aterosclerotico.
- Diabete mellito di tipo 2: l’eccesso di tessuto adiposo induce resistenza all’insulina, con conseguente iperglicemia cronica. Il termine “diabesità” descrive la co-presenza delle due condizioni.
- Patologie osteoarticolari: l’eccesso di carico meccanico sulle articolazioni (ginocchia, anche, colonna vertebrale) favorisce l’artrosi precoce.
- Sindrome delle apnee ostruttive del sonno (OSAS): il deposito di grasso attorno alle vie aeree superiori può ostruire il passaggio dell’aria durante il sonno.
- Complicanze estetiche e cutanee: l’obesità — specialmente dopo una significativa perdita di peso — lascia spesso importanti sequele sul tegumento, come la formazione del cosiddetto addome pendulo, ptosi del seno, eccesso di cute sulle braccia e sulle cosce, e ampie aree di lassità cutanea.
Diagnosi e valutazione clinica
La diagnosi di obesità non si esaurisce nel calcolo dell’IMC. Una valutazione clinica completa e personalizzata include:
- Misurazione antropometrica: peso, altezza, circonferenza vita e fianchi, calcolo del rapporto vita/fianchi (WHR).
- Esami ematochimici: glicemia a digiuno, insulinemia, emoglobina glicata (HbA1c), profilo lipidico, funzionalità tiroidea, emocromo, PCR.
- Bioimpedenziometria o DXA per la valutazione della composizione corporea.
- Valutazione nutrizionale e comportamentale da parte di un team multidisciplinare (dietologo, psicologo, internista).
- Visita specialistica chirurgica nei casi in cui si valuti un percorso di chirurgia bariatrica o plastica.
Prevenzione e trattamento dell’obesità
Il trattamento dell’obesità è necessariamente multidisciplinare e deve essere adattato al grado di gravità, alle comorbidità presenti e alle caratteristiche individuali del paziente.
Intervento sullo stile di vita: è il cardine del trattamento in tutte le forme di obesità. Include la riduzione dell’apporto calorico attraverso una dieta personalizzata, l’incremento dell’attività fisica (aerobica e di resistenza) e il trattamento dei fattori comportamentali tramite supporto psicologico.
Terapia farmacologica: alcuni farmaci possono supportare la perdita di peso in pazienti selezionati (es. orlistat, semaglutide, liraglutide). Sono sempre strumenti adiuvanti e non sostitutivi delle modifiche comportamentali.
Chirurgia bariatrica: nei casi di obesità patologica (IMC ≥ 40, o ≥ 35 con gravi comorbidità), la chirurgia bariatrica — che comprende procedure come il bypass gastrico o il sleeve gastrectomy — rappresenta l’intervento più efficace per ottenere una perdita di peso significativa e duratura. È fondamentale sapere, tuttavia, che la chirurgia bariatrica, pur risolvendo il problema metabolico, lascia quasi invariabilmente importanti sequele cutanee che richiedono successivamente un intervento di chirurgia plastica ricostruttiva.
Obesità e chirurgia estetica: il legame fondamentale
Il rapporto tra obesità e chirurgia estetica è diretto, profondo e clinicamente rilevante. Non perché la chirurgia estetica curi l’obesità — è essenziale chiarirlo con fermezza: la liposuzione, l’addominoplastica e il body lifting non sono trattamenti contro il sovrappeso né metodi di dimagrimento — ma perché le conseguenze fisiche dell’obesità, e soprattutto della sua risoluzione, creano spesso condizioni anatomiche che solo la chirurgia plastica può correggere efficacemente.
Chirurgia post-dimagrimento: la pelle in eccesso
La perdita di peso massiva — che sia avvenuta attraverso la chirurgia bariatrica, un percorso dietetico intensivo o un cambiamento radicale dello stile di vita — è un traguardo straordinario sotto il profilo della salute. Tuttavia, questa trasformazione lascia frequentemente una quantità di tessuto cutaneo in eccesso che, avendo perso l’elasticità a causa dell’allungamento prolungato, non è più in grado di ritrarsi spontaneamente. Il risultato è spesso un addome pendulo con pannicolo adiposo abbondante, un seno ptosico e braccia e cosce con pelle ridondante e cedente.
In questi pazienti, il body lifting è la procedura di elezione: un intervento — o una serie di interventi programmati — che elimina la cute in eccesso e rassoda i tessuti su più distretti corporei, restituendo proporzioni armoniose e funzionalità. Il body lifting non è solo una soluzione estetica, ma anche funzionale, perché la rimozione della pelle in eccesso migliora la mobilità e la qualità della vita del paziente.
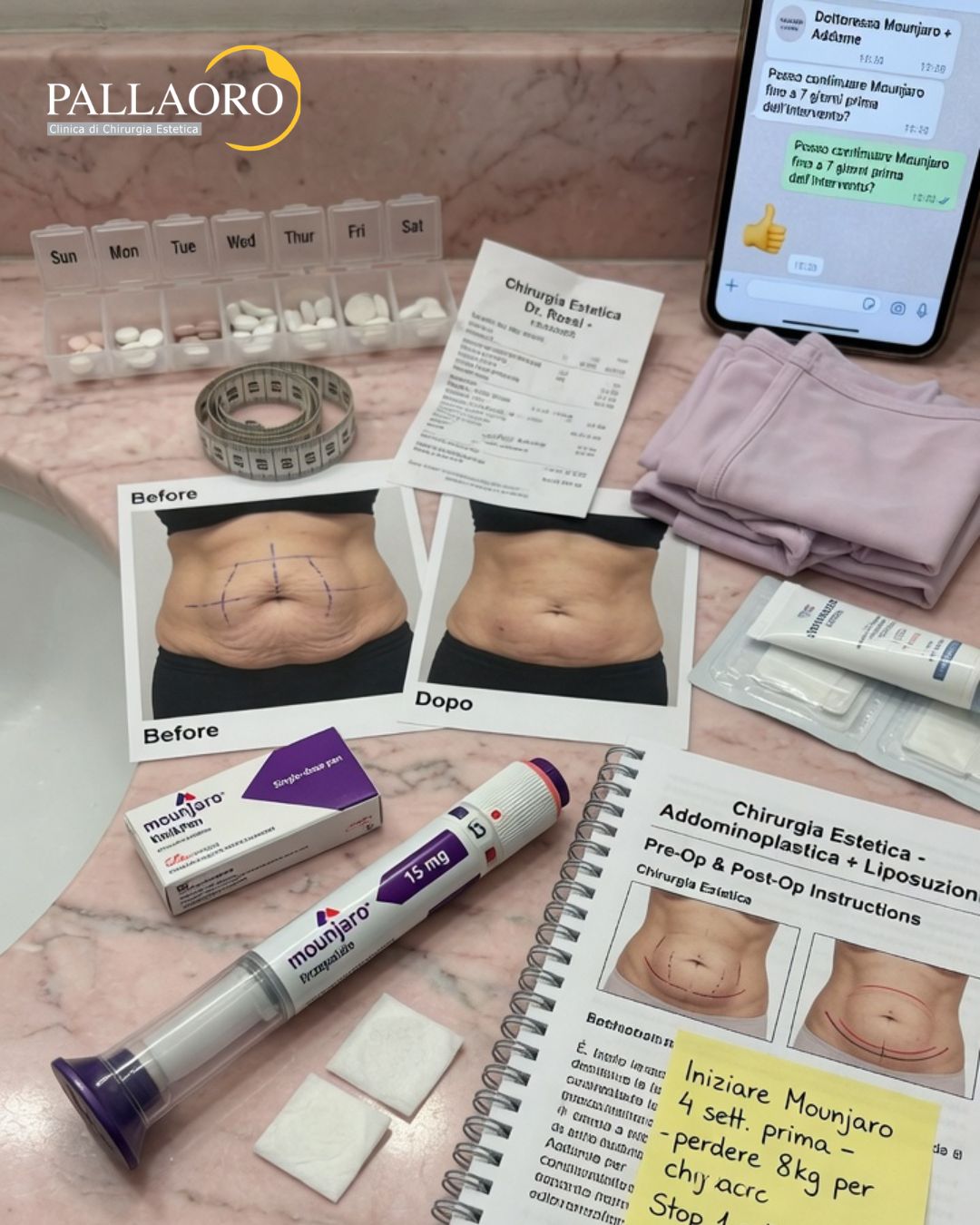
Addominoplastica dopo l’obesità
L’addominoplastica è uno degli interventi più richiesti dai pazienti post-obesi. L’addome rilassato con accumuli adiposi residui e frequente diastasi (separazione) dei muscoli retti addominali viene corretto attraverso l’asportazione della pelle e del grasso in eccesso, il riposizionamento dell’ombelico e, quando necessario, la riparazione muscolare. Spesso si associa una liposuzione ai fianchi e alla schiena per un risultato complessivamente più armonioso. È importante ricordare che la liposuzione non è indicata nei pazienti con obesità patologica: è controindicata in pazienti con IMC superiore a 30. I candidati ideali sono persone vicine al loro peso forma, con adiposità localizzate resistenti a dieta ed esercizio fisico e una buona qualità della cute.
Il seno dopo la perdita di peso
Nei pazienti che hanno perso peso significativo a causa dell’obesità, il seno subisce spesso una marcata ptosi mammaria (cedimento) con svuotamento dei tessuti. La mastopessi (lifting del seno) — eventualmente associata a una mastoplastica additiva per ripristinare il volume — è la procedura più indicata per rimodellare il seno in questi casi.
Controindicazioni: perché l’obesità attiva è un ostacolo alla chirurgia estetica
Quando si valuta un paziente per un intervento di chirurgia plastica ricostruttiva post-dimagrimento, lo stato ponderale attuale è determinante. Un IMC elevato al momento dell’intervento — condizione di obesità attiva — aumenta significativamente i rischi chirurgici e anestesiologici: maggiore probabilità di complicanze tromboemboliche (tra cui la trombosi venosa profonda e l’embolia polmonare), ritardi nella cicatrizzazione, infezioni della ferita, deiscenza cutanea e risultati estetici subottimali. Per questo motivo, il chirurgo plastico valuta sempre con estrema attenzione il profilo di rischio individuale prima di pianificare qualsiasi procedura.
La Clinica Pallaoro, con i propri specialisti in chirurgia plastica estetica, offre un percorso di valutazione personalizzato per definire il momento ottimale per accedere agli interventi di rimodellamento corporeo post-dimagrimento, in piena sicurezza e con la massima efficacia.
FAQ — Obesità e Chirurgia Estetica
La liposuzione è un trattamento per l’obesità?
No. La liposuzione è un intervento di body contouring che rimuove selettivamente gli accumuli adiposi localizzati in pazienti vicini al loro peso forma, con un IMC inferiore a 30. Non è indicata nelle persone con obesità e non deve essere intesa come un metodo per dimagrire. I pazienti con obesità patologica devono prima intraprendere un percorso medico, eventualmente bariatrico, prima di considerare la chirurgia estetica.
Quando è il momento giusto per operarsi dopo un importante dimagrimento?
Il momento ideale è quando il peso corporeo si è stabilizzato per almeno 12 mesi consecutivi. Un peso ancora in calo o instabile può compromettere la qualità e la durata dei risultati chirurgici. È sempre il chirurgo plastico a stabilire, dopo una visita specialistica, l’idoneità del paziente.
Quali interventi si eseguono dopo una perdita di peso massiva?
I più frequenti sono: l’addominoplastica per correggere l’addome pendulo, il body lifting per eliminare l’eccesso cutaneo su più distretti, la brachioplastica per le braccia, il lifting delle cosce e la mastopessi per il seno. Questi interventi possono essere eseguiti in sequenza o, in casi selezionati, combinati nella stessa seduta operatoria.
L’obesità attiva aumenta i rischi chirurgici?
Sì, in modo significativo. Un IMC elevato al momento dell’intervento aumenta il rischio di complicanze tromboemboliche, ritarda la guarigione delle ferite e riduce la qualità dei risultati estetici. Per questo la Clinica Pallaoro effettua sempre una valutazione approfondita del rischio individuale prima di pianificare qualsiasi procedura di chirurgia plastica.
L’addominoplastica può essere rimborsata dal SSN?
In alcuni casi particolari — come quando il pannicolo adiposo in eccesso causa complicanze dermatologiche ricorrenti (dermatiti, micosi, ulcerazioni) — è possibile richiedere una valutazione per il rimborso da parte del Servizio Sanitario Nazionale. La maggior parte dei casi, tuttavia, rientra nell’ambito della chirurgia estetica privata.