La sindrome dell’ovaio policistico (PCOS), nota anche come policistosi ovarica o sindrome di Stein-Leventhal, rappresenta uno dei disturbi endocrini più comuni tra le donne in età riproduttiva. Si tratta di un complesso di sintomi derivanti da uno squilibrio ormonale che coinvolge principalmente le ovaie, ma che ha ripercussioni su tutto l’organismo. Immagina di essere una donna che affronta quotidianamente sfide come cicli mestruali irregolari, problemi di fertilità o cambiamenti estetici indesiderati: è proprio questa la realtà per molte affette da PCOS. Dal punto di vista medico, la sindrome dell’ovaio policistico si manifesta con una combinazione di segni, tra cui l’anovulazione cronica – ovvero l’assenza di ovulazione regolare, che porta a cicli mestruali prolungati o assenti (oligomenorrea o amenorrea) – e un eccesso di ormoni androgeni, come il testosterone, prodotti in quantità maggiore dalle ovaie. Questi androgeni, tipicamente maschili ma presenti anche nelle donne, causano fenomeni come l’irsutismo (crescita eccessiva di peli in aree come viso, petto e addome), l’acne persistente e l’alopecia androgenetica, una forma di diradamento capillare che colpisce la zona frontale e parietale del cuoio capelluto.
Le ovaie delle pazienti con PCOS appaiono spesso ingrossate e presentano multiple cisti follicolari, disposte in una caratteristica formazione a “collana di perle” visibile all’ecografia. Queste cisti non sono tumori maligni, ma piuttosto follicoli immaturi che non maturano correttamente a causa dello squilibrio ormonale. La resistenza all’insulina è un altro pilastro della sindrome dell’ovaio policistico: l’organismo non risponde adeguatamente all’insulina, l’ormone che regola i livelli di zucchero nel sangue, portando a iperinsulinemia.
Questo meccanismo amplifica la produzione di androgeni nelle ovaie e nel tessuto adiposo, creando un circolo vizioso. Di conseguenza, molte donne sviluppano obesità centrale, con accumulo di grasso addominale (forma “a mela”), che peggiora ulteriormente la resistenza insulinica. Dal punto di vista epidemiologico, la PCOS colpisce tra il 5% e il 20% delle donne in età fertile, rendendola una delle principali cause di infertilità anovulatoria. La diagnosi si basa su criteri internazionali, come quelli di Rotterdam del 2003, che richiedono almeno due tra anovulazione, iperandrogenismo clinico o biochimico e morfologia policistica ovarica. Non è solo un problema ginecologico: coinvolge l’endocrinologia, la dermatologia e persino la cardiologia, poiché aumenta il rischio di diabete di tipo 2, malattie cardiovascolari e ipercolesterolemia.
Molte donne con PCOS si sentono frustrate e isolate, perché i sintomi non sono solo fisici ma influenzano l’autostima e la qualità della vita. Pensiamo a una giovane donna che combatte contro l’acne severa o l’irsutismo, che possono generare imbarazzo sociale, o a chi lotta con il peso nonostante diete e esercizio. Fortunatamente, con una gestione multidisciplinare, è possibile mitigare questi effetti. La sindrome dell’ovaio policistico non ha una cura definitiva, ma trattamenti mirati possono ripristinare l’equilibrio ormonale e migliorare i sintomi. È importante sottolineare che, sebbene le cause siano multifattoriali – con un forte componente genetico e ambientale – una diagnosi precoce può prevenire complicanze a lungo termine. In sintesi, la PCOS è un disturbo complesso che va oltre le ovaie, influenzando il benessere generale della donna e richiedendo un approccio empatico e personalizzato da parte dei professionisti sanitari.
Cause della Sindrome dell’Ovaio Policistico (PCOS)
Le cause della sindrome dell’ovaio policistico (PCOS) sono eterogenee e non completamente chiarite, ma coinvolgono una combinazione di fattori genetici e ambientali. Dal punto di vista genetico, si osserva un pattern ereditario autosomico dominante con penetranza variabile, particolarmente evidente nelle famiglie con più casi femminili. Studi su gemelli monozigoti mostrano una concordanza elevata, suggerendo che geni coinvolti nella produzione di androgeni e nella sensibilità insulinica giocano un ruolo chiave. Ad esempio, mutazioni in geni che regolano l’enzima 5-alfa-reduttasi – responsabile della conversione del testosterone in diidrotestosterone (DHT) – possono amplificare l’iperandrogenismo.
Fattori ambientali aggravano la condizione: l’esposizione prenatale a disruptori endocrini, come il bisfenolo A presente nelle plastiche, o a certi farmaci, può alterare lo sviluppo ovarico. L’obesità è un fattore modificabile cruciale: il tessuto adiposo agisce come un organo endocrino, convertendo androgeni in estrogeni e promuovendo la resistenza all’insulina, che a sua volta stimola le ovaie a produrre più androgeni. Immagina una donna che, a causa di uno stile di vita sedentario o di una dieta ricca di zuccheri, vede peggiorare i suoi sintomi: è un esempio di come l’ambiente influenzi la PCOS. Inoltre, squilibri ipotalamici – l’area del cervello che regola gli ormoni gonadotropi come LH e FSH – contribuiscono all’anovulazione cronica, creando un feedback positivo che perpetua il disturbo.
Diagnosi della Sindrome dell’Ovaio Policistico (PCOS)
La diagnosi della sindrome dell’ovaio policistico (PCOS) è clinica e richiede l’esclusione di altre patologie. Si basa principalmente sui criteri di Rotterdam: presenza di almeno due tra oligomenorrea/anovulazione, segni di iperandrogenismo (come irsutismo valutato con la scala Ferriman-Gallwey) e ovaie policistiche all’ecografia transvaginale, che mostra almeno 12 follicoli per ovaio o un volume ovarico >10 ml. Esami ematici sono essenziali: dosaggio del testosterone libero (più sensibile del totale), rapporto LH/FSH >2 (indicativo di disregolazione ipotalamica), bassi livelli di SHBG (globulina legante gli ormoni sessuali, ridotta dalla resistenza insulinica) e screening per iperinsulinemia tramite curva da carico glucidico (OGTT).
Un approccio empatico è fondamentale: molte donne arrivano dal medico dopo anni di sintomi ignorati, sentendosi invalidate. L’anamnesi dettagliata include storia mestruale, familiare e sintomatologia estetica. Escludere differenziali come iperplasia surrenalica congenita (tramite 17-idrossiprogesterone) o ipotiroidismo (TSH) è cruciale per una diagnosi accurata.
Rischi e Complicanze della Sindrome dell’Ovaio Policistico (PCOS)
I rischi associati alla sindrome dell’ovaio policistico (PCOS) sono significativi e multisistemici. A livello metabolico, la resistenza all’insulina aumenta il pericolo di diabete mellito di tipo 2 (fino al 50% delle pazienti entro i 40 anni) e sindrome metabolica, con ipercolesterolemia e ipertensione. Cardiovascolarmente, c’è un rischio maggiore di aterosclerosi e infarto, dovuto alla dislipidemia (alti trigliceridi, basso HDL).
Ginecologicamente, l’anovulazione cronica porta a infertilità e iperplasia endometriale, con potenziale evoluzione in carcinoma endometriale a causa dell’esposizione prolungata agli estrogeni senza opposizione progestinica. Altre complicanze includono apnea ostruttiva del sonno, aggravata dall’obesità, e disturbi psicologici come depressione e ansia, legati all’impatto estetico dei sintomi. È commovente pensare a quante donne soffrono in silenzio: un controllo regolare può prevenire questi rischi attraverso interventi tempestivi.
Collegamento tra Sindrome dell’Ovaio Policistico (PCOS) e Chirurgia Estetica
La sindrome dell’ovaio policistico (PCOS) ha un legame stretto con la chirurgia estetica, poiché molti sintomi – come irsutismo, alopecia, acne e adiposità localizzata – influenzano l’aspetto fisico e l’autostima, spingendo le pazienti a cercare soluzioni estetiche. Alla Clinica Pallaoro, questi aspetti sono affrontati con procedure mirate. Ad esempio, l’irsutismo causato dall’iperandrogenismo può essere trattato con depilazione laser, che elimina permanentemente i peli superflui Targeting il follicolo pilifero con energia luminosa. Per maggiori dettagli, consulta la pagina sul diidrotestosterone e irsutismo.
L’alopecia androgenetica femminile, spesso esacerbata dalla PCOS tramite elevati livelli di DHT, trova soluzione nel trapianto capelli con tecnica Micro FUE, che ridistribuisce follicoli sani per un risultato naturale. Visita la sezione dedicata all’alopecia androgenetica femminile e alle cause dell’alopecia. Questa procedura è rilevante perché la PCOS accelera la miniaturizzazione dei follicoli, e il trapianto ripristina la densità capillare, migliorando la qualità della vita.
Per l’adiposità localizzata, comune nella PCOS a causa della resistenza insulinica e dell’obesità centrale, la lipoaspirazione rimuove accumuli adiposi resistenti a dieta ed esercizio, modellando il corpo. Scopri di più su adiposità localizzata. L’acne e le cicatrici correlate, aggravate dagli androgeni, beneficiano di trattamenti laser o peeling chimici per una pelle più liscia; vedi il glossario sull’acne.
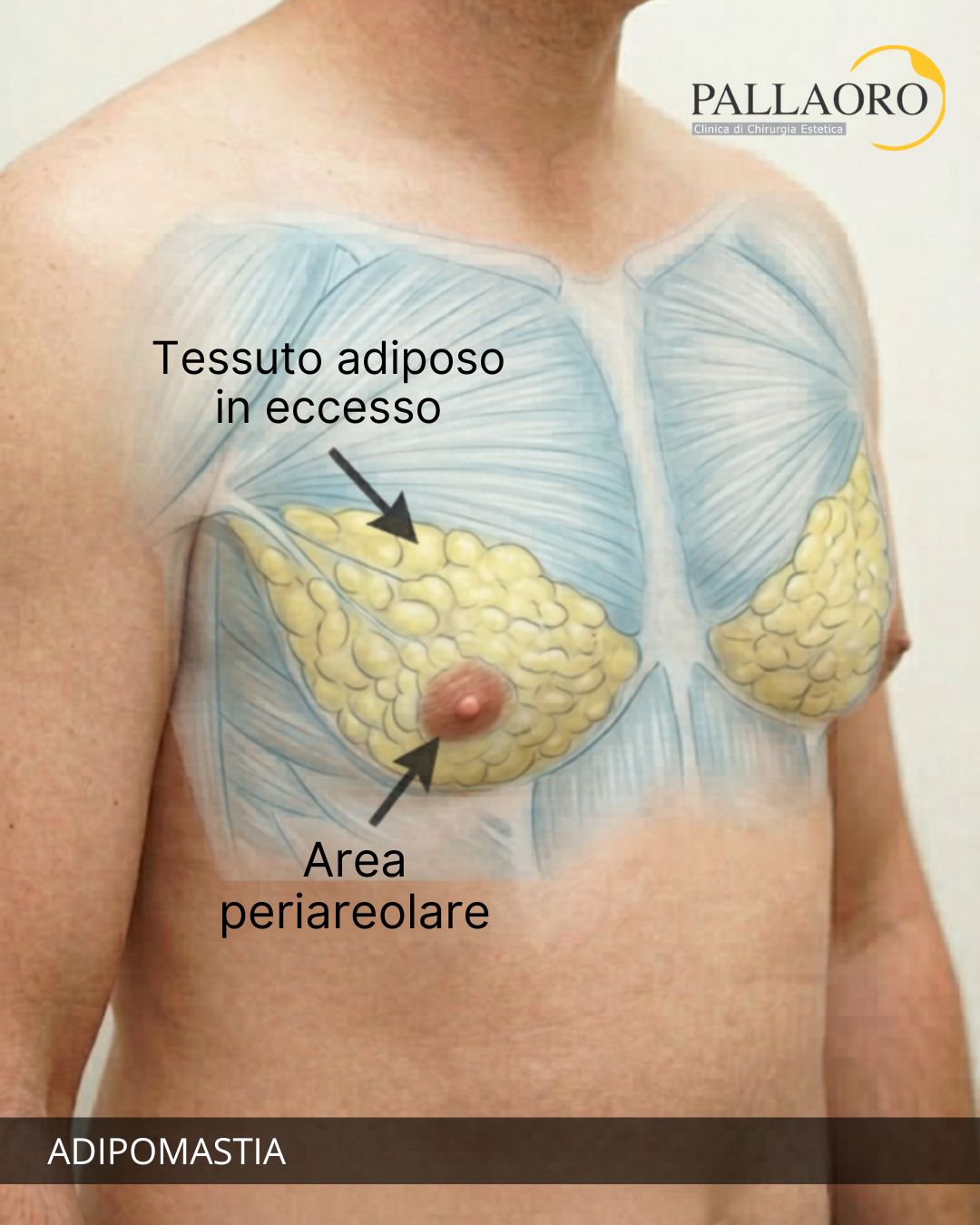
In casi rari, squilibri ormonali della PCOS possono influenzare lo sviluppo mammario, portando a interventi di chirurgia estetica seno, come l’aumento con protesi. Consulta chirurgia estetica seno piccolo. Questi interventi sono rilevanti perché affrontano le conseguenze estetiche della PCOS, non la causa, ma migliorano il benessere psicofisico, integrandosi con terapie mediche come contraccettivi orali o metformina. Alla Clinica Pallaoro, un approccio personalizzato garantisce risultati sicuri e naturali.
FAQ sulla Sindrome dell’Ovaio Policistico (PCOS)
Cos’è la Sindrome dell’Ovaio Policistico (PCOS)?
La sindrome dell’ovaio policistico (PCOS) è un disturbo ormonale che causa irregolarità mestruali, eccesso di androgeni e cisti ovariche, influenzando fertilità e aspetto estetico.
Quali sono i sintomi principali della PCOS?
Includono irsutismo, acne, alopecia, obesità e cicli irregolari. Molte donne notano questi cambiamenti gradualmente, impattando la quotidianità.
La PCOS può causare problemi estetici?
Sì, come irsutismo e alopecia, trattati con depilazione laser o trapianto capelli alla Clinica Pallaoro.
Come si diagnostica la PCOS?
Tramite ecografia, esami ormonali e anamnesi, escludendo altre condizioni.
Quali rischi comporta la PCOS?
Aumenta il pericolo di diabete, problemi cardiaci e infertilità; uno stile di vita sano aiuta a mitigarli.