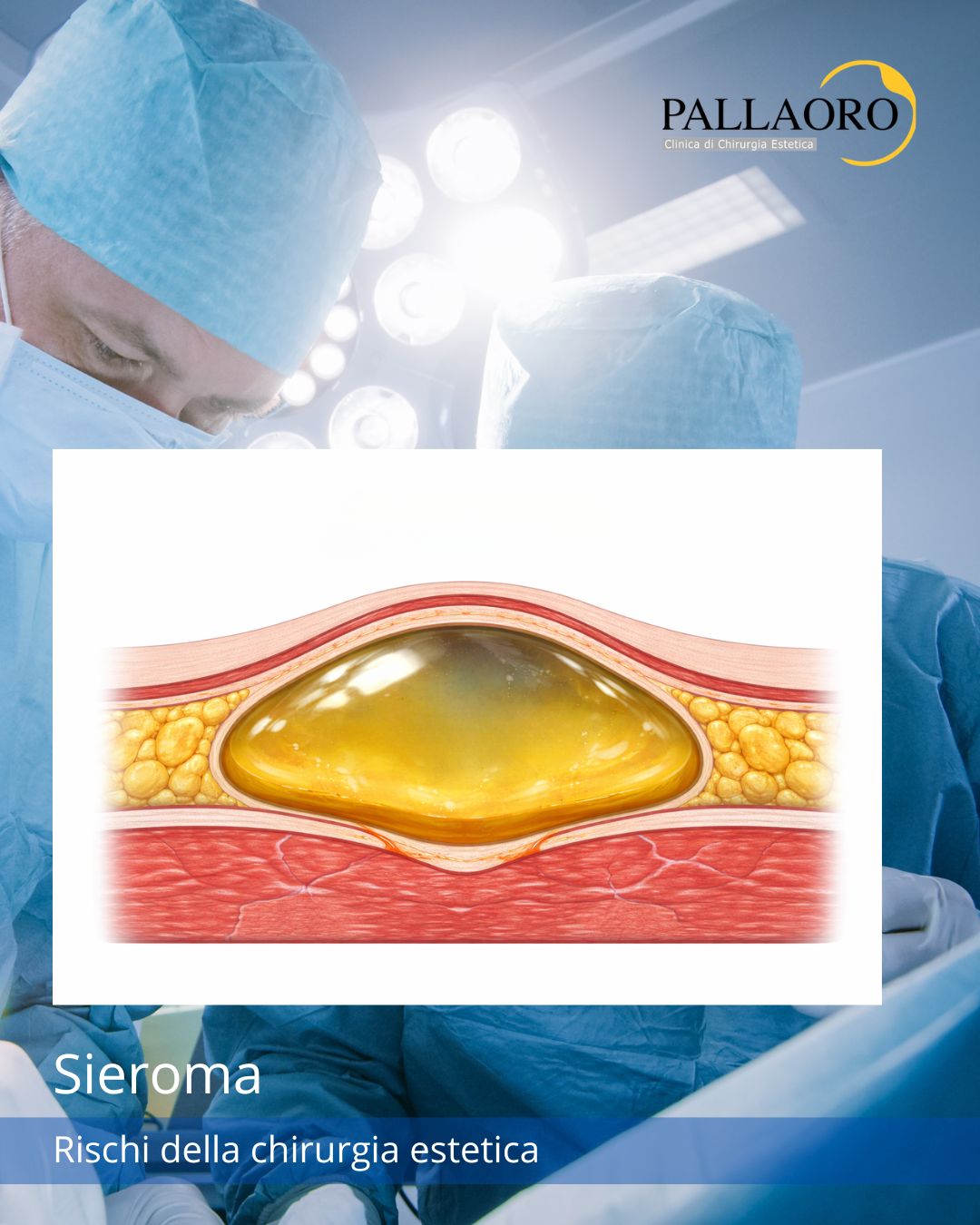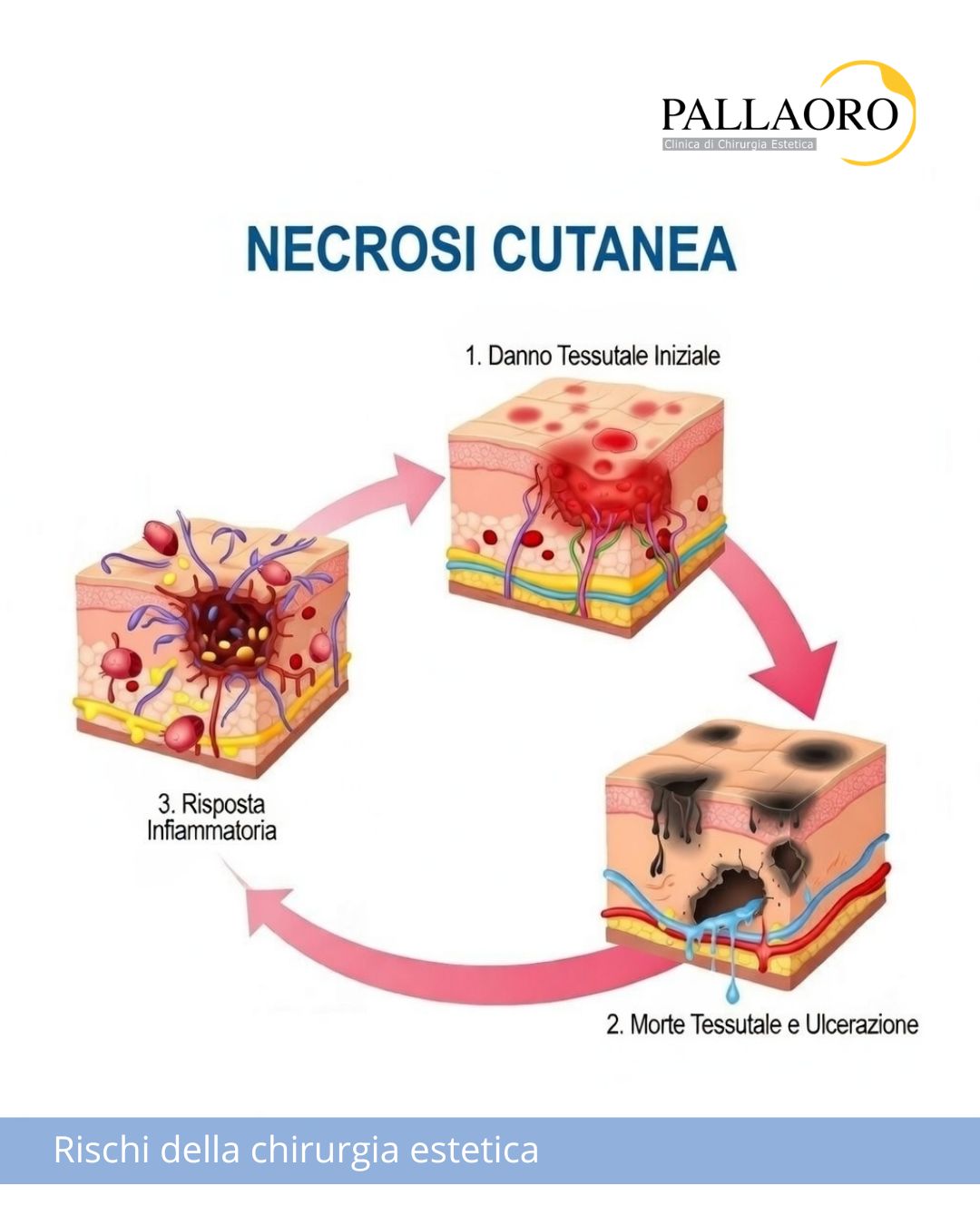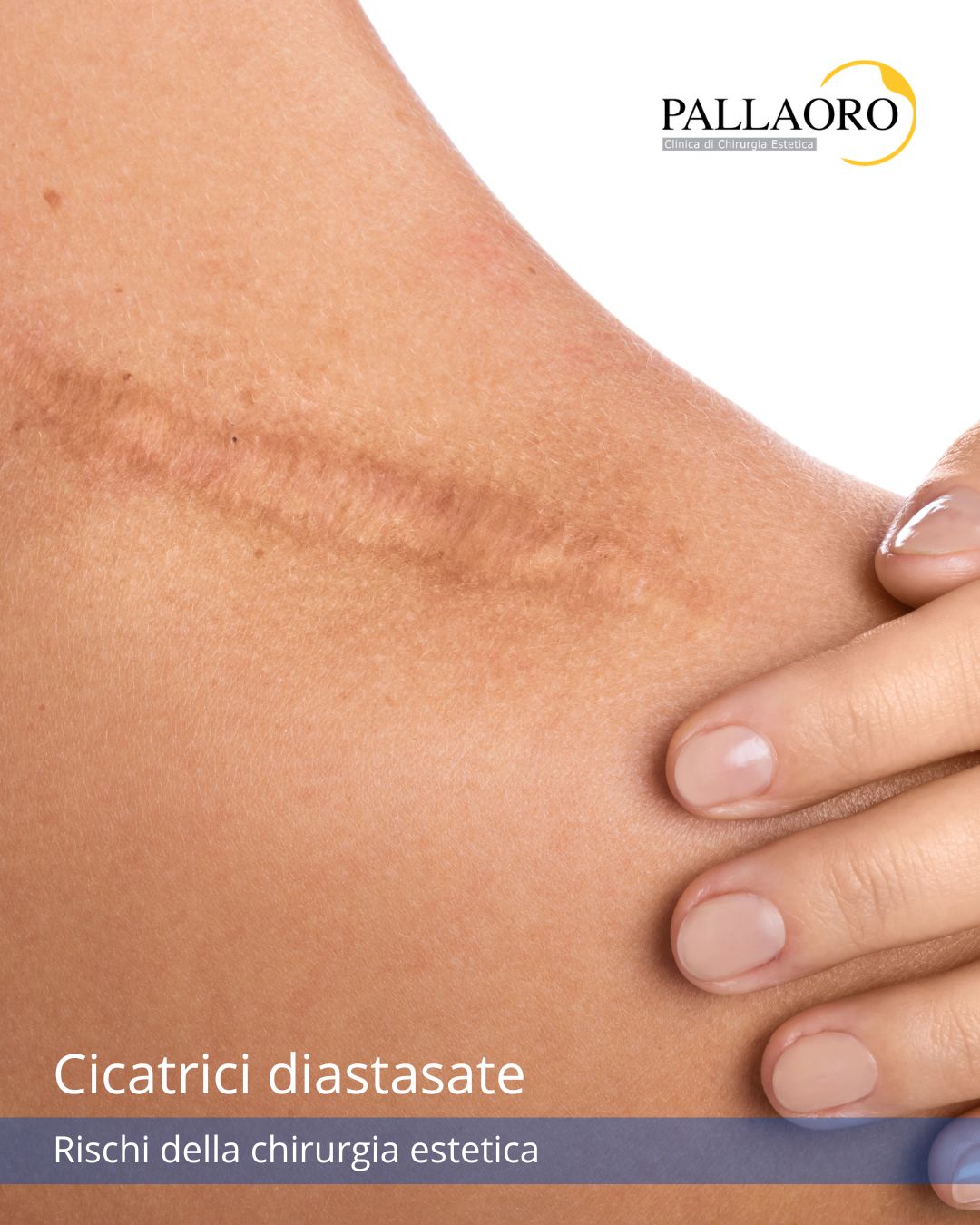
Cicatrici diastasate: un possibile rischio della chirurgia estetica
Ogni intervento di chirurgia estetica lascia una cicatrice. È una verità biologica prima ancora che chirurgica: ogni incisione cutanea attiva un processo di riparazione che culmina nella formazione di un tessuto cicatriziale. Nella maggior parte dei casi, grazie a tecniche chirurgiche evolute e a un corretto decorso post-operatorio, la cicatrice diventa sottile, morbida e progressivamente meno evidente.
Tuttavia, tra i possibili rischi e complicanze della chirurgia estetica, può verificarsi anche la comparsa di una cicatrice diastasata, cioè una cicatrice che tende ad allargarsi nel tempo.
Per il paziente questo evento può generare ansia e delusione. Dopo aver investito energie emotive, tempo e risorse nell’intervento, l’idea che la cicatrice possa risultare più visibile del previsto può essere vissuta come un fallimento del risultato estetico. È fondamentale però comprendere che la cicatrizzazione è un processo biologico complesso, influenzato da molte variabili individuali, e che nella maggior parte dei casi una cicatrice diastasata può essere migliorata con trattamenti mirati.
Capire perché si verifica, quando preoccuparsi e quali soluzioni esistono consente di affrontare la situazione con lucidità e fiducia.
Cos’è una cicatrice diastasata?
La cicatrice diastasata è una cicatrice che, invece di mantenersi sottile e lineare, tende progressivamente ad allargarsi. Dal punto di vista clinico, si presenta generalmente piatta, di colore simile alla cute circostante (una volta maturata), ma con una larghezza superiore a quella inizialmente prevista.
È importante distinguere questa condizione da altre alterazioni cicatriziali. A differenza della cicatrice ipertrofica, la cicatrice diastasata non è rilevata né particolarmente ispessita. Diversamente dal cheloide, non invade i tessuti circostanti oltre i margini dell’incisione originaria. E non coincide necessariamente con una vera deiscenza (riapertura della ferita), anche se talvolta può derivare da micro-sofferenze della sutura nelle prime fasi di guarigione.
Il fenomeno si verifica quando le forze meccaniche esercitate sulla ferita superano la capacità del tessuto di mantenere i margini accostati in modo stabile durante la fase di cicatrizzazione. Nelle prime settimane dopo l’intervento, il tessuto cicatriziale è ancora fragile: il collagene prodotto è immaturo e non ha raggiunto la sua massima resistenza. Se in questo periodo la zona viene sottoposta a tensioni eccessive — movimenti, sforzi fisici, aumento della pressione locale — la linea cicatriziale può progressivamente allargarsi.
Spesso il paziente si accorge del problema non immediatamente, ma dopo alcune settimane o mesi, quando la cicatrice che inizialmente appariva sottile assume un aspetto più largo e meno definito. Comprendere questa dinamica è fondamentale per evitare interpretazioni affrettate o allarmismi non necessari.
Perché una cicatrice si allarga dopo un intervento?
La formazione di una cicatrice è il risultato di un delicato equilibrio tra biologia individuale e fattori meccanici locali. Quando questo equilibrio viene alterato, può verificarsi un allargamento cicatriziale.
Uno dei fattori principali è la tensione cutanea. Interventi che prevedono un’importante rimozione di pelle e un conseguente “rimodellamento” dei tessuti, come l’addominoplastica o la mastopessi comportano inevitabilmente una certa trazione sui lembi cutanei. Anche se il chirurgo utilizza suture profonde multilivello per distribuire le forze, la qualità del tessuto del paziente gioca un ruolo determinante.
Esistono poi fattori individuali che aumentano il rischio:
- Fumo di sigaretta, che riduce l’ossigenazione dei tessuti e rallenta la guarigione.
- Diabete o alterazioni metaboliche.
- Sovrappeso importante.
- Pelle sottile o con ridotta elasticità.
- Predisposizione genetica a cicatrizzazioni meno performanti.
Anche micro-deiscenze precoci, talvolta quasi impercettibili, possono compromettere la stabilità della sutura nei primi giorni. In alcuni casi, una lieve infezione superficiale può contribuire ad alterare il normale processo riparativo.
È fondamentale comprendere che raramente la causa è unica: più spesso si tratta di una combinazione di fattori tecnici e biologici. Per questo motivo ogni caso deve essere valutato singolarmente, evitando generalizzazioni o attribuzioni semplicistiche di responsabilità.
In quali interventi è più frequente?
Le cicatrici diastasate si osservano più frequentemente negli interventi che comportano ampie resezioni cutanee o che interessano aree soggette a movimenti continui e tensioni dinamiche. Non si tratta di procedure “meno sicure”, ma di interventi in cui la biomeccanica della zona anatomica influisce maggiormente sulla cicatrizzazione.
Un esempio tipico è l’addominoplastica in cui viene rimossa una significativa quantità di pelle e tessuto adiposo dall’addome. La tensione generata dalla chiusura può essere importante, soprattutto nei pazienti con marcata lassità cutanea o con parete addominale indebolita.
Anche la mastoplastica riduttiva e la mastopessi comportano incisioni più estese e tridimensionali, con linee cicatriziali verticali e orizzontali che possono essere sottoposte a trazione nei movimenti quotidiani.
Interventi come il lifting delle cosce o il lifting delle braccia interessano aree anatomiche soggette a sfregamento e mobilità costante, fattori che possono influenzare la qualità della cicatrizzazione.
È importante sottolineare che, anche in questi interventi, la maggior parte delle cicatrici evolve in modo soddisfacente. La frequenza della diastasi rimane contenuta quando la tecnica chirurgica è accurata e il paziente segue scrupolosamente le indicazioni post-operatorie.
La cicatrice diastasata si può correggere?
Nella maggior parte dei casi sì. La possibilità di miglioramento dipende dall’entità dell’allargamento, dalla qualità del tessuto e dal tempo trascorso dall’intervento iniziale.
Quando la cicatrice è moderatamente larga ma ancora in fase di maturazione (entro i primi 6–12 mesi), possono essere utili trattamenti non chirurgici come:
- Laser frazionato per stimolare il rimodellamento del collagene.
- Microneedling medicale.
- Applicazione di gel o cerotti in silicone.
- Terapie infiltrative mirate.
Questi approcci non “cancellano” la cicatrice, ma possono renderla più uniforme e meno evidente.
Nei casi in cui l’allargamento sia marcato e stabile, si può valutare una revisione chirurgica della cicatrice. Si tratta generalmente di una procedura ambulatoriale in anestesia locale: la cicatrice viene asportata e la ferita viene richiusa con tecnica a ridotta tensione e sutura multilivello.
È fondamentale attendere la completa maturazione cicatriziale prima di intervenire, in genere non prima di 6–12 mesi. Questo consente di valutare l’evoluzione definitiva e di programmare la revisione nel momento biologicamente più favorevole.
L’obiettivo realistico non è l’invisibilità assoluta, ma una cicatrice più sottile, regolare e armonica con il contesto anatomico.
L’approccio della Clinica Pallaoro
La prevenzione delle cicatrici diastasate inizia dalla pianificazione pre-operatoria. Alla Clinica Pallaoro ogni intervento viene studiato valutando attentamente qualità cutanea, elasticità dei tessuti, BMI e abitudini del paziente, inclusa l’eventuale esposizione al fumo.
Durante l’intervento vengono adottate tecniche di chiusura multilivello che consentono di distribuire la tensione in profondità, riducendo il carico sulla linea cutanea superficiale. Questo approccio è particolarmente importante negli interventi di rimodellamento corporeo.
Il follow-up post-operatorio è altrettanto centrale. I controlli programmati permettono di monitorare precocemente l’evoluzione della cicatrice e intervenire tempestivamente qualora emergano segni di sofferenza o allargamento iniziale.
La personalizzazione è il principio guida: non esiste una cicatrice “standard”, così come non esiste una guarigione identica per tutti. Informare il paziente in modo chiaro, stabilire aspettative realistiche e accompagnarlo nel percorso post-operatorio riduce significativamente l’impatto psicologico di eventuali imperfezioni cicatriziali.
L’obiettivo non è negare l’esistenza del rischio, ma gestirlo con competenza, trasparenza e strumenti clinici adeguati.