C’è uno spogliatoio, una piscina, una palestra. E c’è un ragazzo che aspetta che gli altri escano prima di cambiarsi, oppure che indossa una maglietta scura un numero troppo grande, oppure che d’estate trova sempre una scusa per non andare al mare. Non parla con nessuno di quello che sente sotto la pelle — quella sensazione di gonfiore, di carne che non dovrebbe esserci, di capezzoli doloranti che non riesce a spiegare. Si chiede se sia una malattia. Si chiede se qualcosa vada storto nel suo corpo. Si chiede, soprattutto, se passerà.
La ginecomastia puberale è una delle condizioni più comuni e al tempo stesso più taciute dell’adolescenza maschile. Colpisce tra il 60 e il 70% dei ragazzi in una fase o nell’altra dello sviluppo, eppure quasi nessuno ne parla apertamente. La ragione è semplice: tocca la sfera più intima dell’identità maschile in formazione, quella del corpo che cambia e che non sempre corrisponde a come ci si vorrebbe vedere.
In questo articolo affrontiamo il tema con la chiarezza clinica che merita e con il rispetto che si deve a chi lo vive dall’interno. Spieghiamo cos’è la ginecomastia puberale, perché compare, come si distingue da altre forme di ingrossamento del petto, e soprattutto: quando passa da sola, quando è opportuno aspettare, e quando invece un intervento specialistico può restituire serenità — e un torace piatto — in modo sicuro e definitivo.
La Clinica Pallaoro di Padova affianca da oltre quarant’anni uomini di ogni età nella valutazione e nel trattamento della ginecomastia, con un approccio che unisce diagnosi accurata, esperienza chirurgica e sensibilità verso il vissuto del paziente.
Cos’è la ginecomastia puberale: definizione e dati clinici
Il termine ginecomastia deriva dal greco e significa letteralmente “seno femminile”. In ambito medico indica l’ingrossamento della ghiandola mammaria nell’uomo, un tessuto che normalmente rimane rudimentale e atrofico nel sesso maschile. Quando questo tessuto inizia a svilupparsi in modo anomalo — sotto l’influenza di stimoli ormonali squilibrati — il risultato è una prominenza toracica che può variare da un lieve rigonfiamento dietro l’areola fino a una vera e propria mammella visibile e palpabile.
La forma puberale è quella che compare durante l’adolescenza, generalmente tra i 12 e i 17 anni, nel pieno della “tempesta ormonale” che caratterizza quella fase della vita. È fondamentalmente diversa dalla ginecomastia dell’adulto o dell’anziano, sia per le cause che la determinano, sia per la sua evoluzione naturale, sia per l’approccio terapeutico più adeguato.
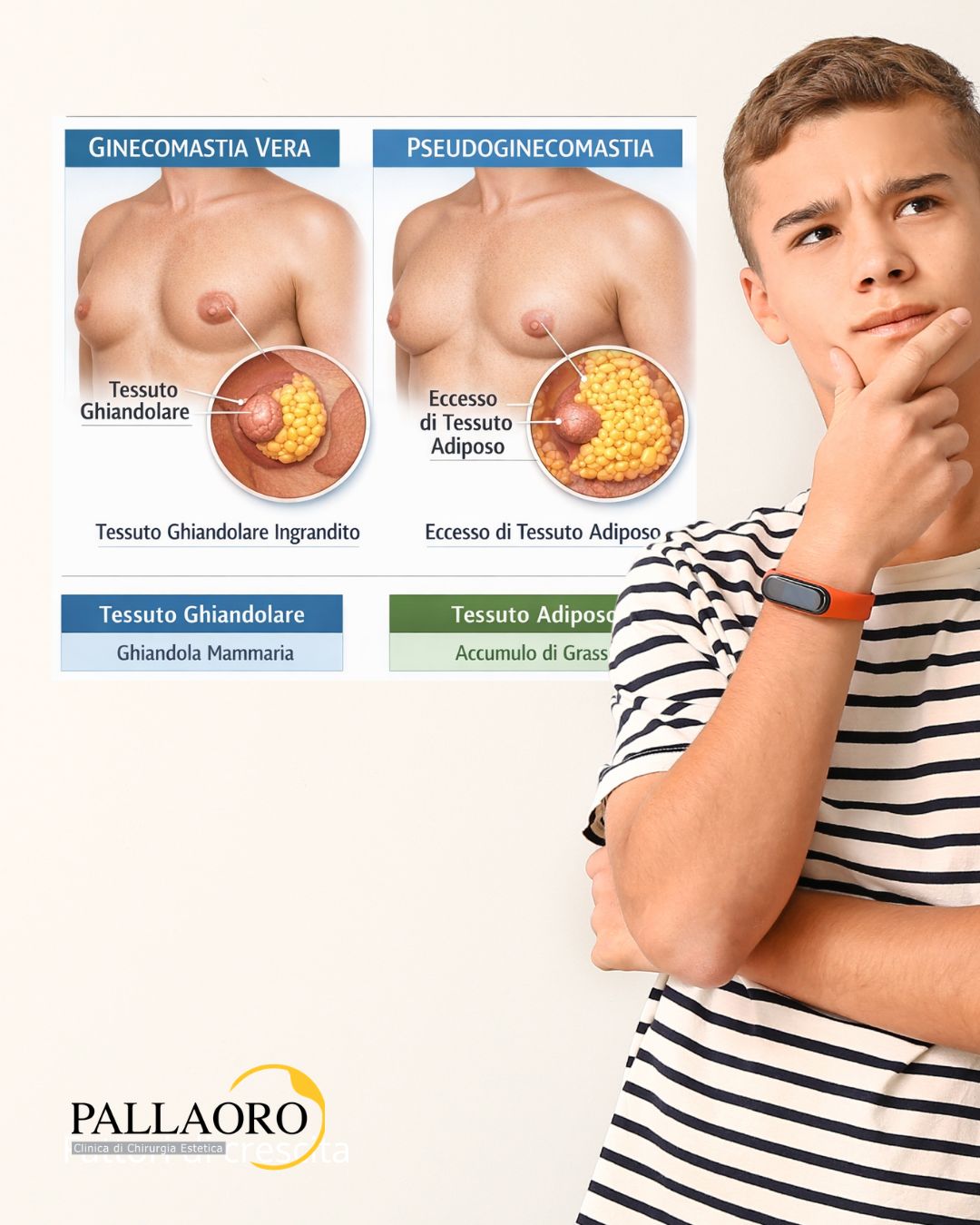
Ginecomastia vera, pseudoginecomastia e forma mista
Prima di parlare di qualsiasi trattamento, è essenziale distinguere tre quadri clinici che possono apparire simili all’occhio profano ma che sono profondamente diversi:
- Ginecomastia vera: l’ingrossamento è causato dalla proliferazione del tessuto ghiandolare mammario. Al tatto si percepisce un disco o una placca di consistenza soda ed elastica, localizzata direttamente dietro il complesso areola-capezzolo. Può essere dolente o sensibile alla pressione. È questa la forma tipica della pubertà.
- Pseudoginecomastia (o lipomastia): il volume è determinato esclusivamente dall’accumulo di tessuto adiposo nella regione pettorale, senza alcuna crescita ghiandolare. È comune negli adolescenti in sovrappeso. Al tatto il tessuto è uniformemente morbido, non si concentra sotto l’areola e raramente è dolente.
- Ginecomastia mista: coesistono entrambe le componenti — ghiandolare e adiposa — nella stessa area. È la forma più frequente nella pratica clinica e richiede spesso un approccio chirurgico combinato.
La distinzione non è solo teorica: la tecnica chirurgica più appropriata — mastectomia sottocutanea, liposuzione o entrambe — dipende direttamente dalla composizione istologica del tessuto in eccesso. Per questo motivo la diagnosi specialistica è sempre il primo passo, prima ancora di qualsiasi decisione terapeutica.
Quanto è comune in adolescenza? I numeri reali
I dati epidemiologici sono chiari e, per molti ragazzi, sorprendentemente rassicuranti: la ginecomastia puberale è la norma, non l’eccezione. Studi clinici stimano che tra il 60 e il 70% dei maschi sviluppi un qualche grado di ingrossamento mammario durante la pubertà. Nella maggioranza dei casi si tratta di un fenomeno transitorio: circa un terzo dei ragazzi lo risolve entro un anno, e il 90% entro tre anni dal suo esordio.
Resta però un 5-10% in cui la ginecomastia persiste oltre i 17-18 anni, quando l’equilibrio ormonale si è ormai stabilizzato. In questi casi la regressione spontanea diventa progressivamente improbabile, e il tessuto ghiandolare tende a organizzarsi in strutture fibrotiche più difficili da trattare. È in questa fascia di pazienti che la valutazione chirurgica diventa concretamente indicata.
Perché viene la ginecomastia in pubertà: le cause ormonali
Per comprendere la ginecomastia puberale bisogna capire cosa accade a livello ormonale durante l’adolescenza maschile. Il corpo di un ragazzo in pubertà è il teatro di una trasformazione endocrina rapida e a tratti disordinata. I meccanismi di regolazione ormonale — che nell’adulto funzionano in equilibrio relativamente stabile — stanno ancora tarando la loro sensibilità e la loro potenza.
Il ruolo degli estrogeni e del testosterone durante l’adolescenza
La ghiandola mammaria, tanto nella donna quanto nell’uomo, è sensibile agli estrogeni: sono questi ormoni che ne stimolano la crescita. Nell’uomo adulto, i livelli di testosterone — prodotto principalmente dai testicoli — sono normalmente abbastanza alti da neutralizzare l’effetto degli estrogeni sul tessuto mammario, mantenendolo atrofico.
Durante la pubertà, tuttavia, accade qualcosa di fisiologicamente comprensibile: la produzione di estrogeni si attiva spesso con un anticipo temporale rispetto alla piena produzione di testosterone. In questa finestra di tempo — che può durare mesi o, in alcuni casi, qualche anno — la ghiandola mammaria riceve una stimolazione estrogenica non adeguatamente controbilanciata dagli androgeni. Il risultato è la ginecomastia puberale.
Non si tratta, in questi casi, di una patologia ormonale in senso stretto: è un fenomeno fisiologico legato al naturale disallineamento temporale tra l’attivazione dei due sistemi ormonali. Per questo si parla spesso di ginecomastia fisiologica della pubertà.
Fattori che aggravano o prolungano il fenomeno
In alcuni ragazzi la ginecomastia è più pronunciata o persiste più a lungo per ragioni che vanno oltre il semplice timing ormonale:
- Sovrappeso e obesità: il tessuto adiposo contiene l’enzima aromatasi, che converte il testosterone in estradiolo (un estrogeno). Più tessuto adiposo significa più aromatizzazione e, quindi, livelli estrogenici più elevati. Un ragazzo in sovrappeso ha una probabilità maggiore di sviluppare ginecomastia e di vederla persistere.
- Predisposizione genetica e familiarità: in alcune famiglie la sensibilità del tessuto mammario agli estrogeni è aumentata su base genetica. Non è raro che padre e figlio, o fratelli, abbiano avuto lo stesso problema.
- Esposizione a fitoestrogeni e interferenti endocrini: alcune sostanze presenti in alimenti (soia, prodotti con fitofarmaci), cosmetici o plastiche hanno un’attività simil-estrogenica. Un’esposizione prolungata può contribuire allo squilibrio ormonale, specialmente in una fase di sviluppo già sensibile.
- Utilizzo di sostanze anabolizzanti: l’assunzione di steroidi anabolizzanti, purtroppo sempre più diffusa anche in giovane età per scopi estetici o sportivi, è una causa frequente di ginecomastia persistente.
- Farmaci specifici: alcuni medicinali (antiepilettici, antipsicotici, inibitori della pompa protonica) possono interferire con l’assetto ormonale. Per un approfondimento, la pagina dedicata alla ginecomastia e farmaci offre un elenco dettagliato.
I sintomi: come si riconosce la ginecomastia puberale
Sapere riconoscere la ginecomastia puberale — distinguerla da un semplice accumulo di grasso o da qualcosa di più preoccupante — è il primo passo verso una gestione consapevole. I sintomi sono abbastanza caratteristici, anche se variano in intensità da ragazzo a ragazzo.
Dolore, dolorabilità e disco ghiandolare retro-areolare
Il segnale più tipico e spesso il primo a comparire è una sensazione di fastidio o dolorabilità nell’area del capezzolo e dell’areola. Molti ragazzi descrivono un dolore sordo che si accentua al tatto o alla pressione — simile a quello che le donne sperimentano durante il ciclo mestruale. Questo dato è clinicamente importante: il dolore indica che la ghiandola è in fase attiva di crescita, stimolata dagli estrogeni.
Alla palpazione, il medico specialista percepisce un disco o una placca di tessuto compatto, di consistenza soda o elastica, posizionato esattamente al di sotto dell’areola. Questa struttura ghiandolare si differenzia nettamente dal grasso circostante ed è il segno diagnostico distintivo della ginecomastia vera. In alcuni casi è monolaterale (compare da un solo lato), più spesso è bilaterale anche se asimmetrica.
Differenze tra un seno adiposo e uno ghiandolare al tatto
La distinzione pratica è importante anche perché orienta verso il trattamento corretto:
- Ginecomastia vera (ghiandolare): tessuto duro o sodo, localizzato concentricamente sotto l’areola, spesso dolente, non spostabile lateralmente dalla pressione delle dita.
- Pseudoginecomastia (adiposa): tessuto morbido, distribuito uniformemente su tutto il petto, non concentrato sotto l’areola, solitamente non dolente.
- Forma mista: disco ghiandolare centrale con alone di grasso periferico — la forma più frequente nella pratica clinica.
Se notate in vostro figlio uno o più di questi segni, il consiglio è di programmare una visita specialistica. Non per allarmarsi, ma per avere una diagnosi precisa che permetta di gestire il percorso nel modo più appropriato.
La diagnosi: quali esami fare e perché
La diagnosi di ginecomastia puberale è essenzialmente clinica, ma si avvale di esami strumentali e di laboratorio per escludere cause patologiche sottostanti e per pianificare l’eventuale trattamento. Non è necessario sottoporsi a esami complessi o invasivi: nella maggior parte dei casi, bastano una visita specialistica e qualche accertamento mirato.
Visita specialistica ed ecografia mammaria
Il primo passo è la visita dal chirurgo plastico o dall’endocrinologo, che esamina la morfologia del tessuto attraverso la palpazione. In questa sede si valuta la consistenza, le dimensioni, la simmetria e la presenza di noduli o aree sospette.
L’ecografia mammaria è lo strumento di imaging più utile in questa fase: permette di distinguere con precisione il tessuto ghiandolare dal grasso, di misurare l’entità dell’ingrossamento e di escludere la presenza di neoformazioni. È un esame semplice, non invasivo e pienamente accessibile anche ai pazienti più giovani.
Esami ormonali: quando richiederli e cosa cercano
Nella ginecomastia puberale fisiologica, gli esami ormonali non sono sempre necessari. Vengono richiesti dal medico quando:
- La ginecomastia è particolarmente marcata o asimmetrica
- Compare prima dei 10 anni o persiste oltre i 18 anni senza regressione
- È associata ad altri segnali di alterazione dello sviluppo puberale
- Il ragazzo assume farmaci potenzialmente interferenti
Il pannello ormonale di base include la misurazione di testosterone totale, estradiolo, LH, FSH e prolattina. In caso di anomalie, possono essere richiesti ulteriori approfondimenti endocrinologici. Nella gran parte dei casi adolescenziali, i valori risultano nella norma o mostrano solo il fisiologico sbilanciamento temporaneo tipico della pubertà. Per capire meglio perché viene la ginecomastia, la Clinica Pallaoro ha dedicato una pagina specifica a questo tema.
Evoluzione naturale: la ginecomastia puberale passa da sola?
È la domanda che ogni genitore pone al medico, e che ogni ragazzo si pone sottovoce. La risposta onesta è: nella maggioranza dei casi sì, ma non sempre e non indefinitamente. Comprendere le tre traiettorie evolutive possibili è fondamentale per decidere come comportarsi.
Nei 2/3 dei casi: regressione entro 18–24 mesi
Se la ginecomastia compare durante la pubertà in un ragazzo in buona salute, senza cause patologiche sottostanti, la probabilità che si risolva spontaneamente è alta. Circa un terzo dei casi regredisce entro il primo anno; entro i tre anni, si stima che circa il 90% dei ragazzi colpiti non abbia più evidenza clinica di ginecomastia.
La regressione avviene man mano che la produzione di testosterone si consolida e stabilizza, riequilibrando il rapporto con gli estrogeni. In questa fase, il tessuto ghiandolare smette di essere stimolato e progressivamente si atrofizza. L’unico “trattamento” è il tempo — e, dove applicabile, la correzione dei fattori aggravanti come il sovrappeso.
Il 5–10% dei casi che non regredisce
C’è però una quota di ragazzi — stimata intorno al 5-10% — in cui la ginecomastia non regredisce con l’avanzare dell’età. Superato il diciassettesimo-diciottesimo anno, quando l’assetto ormonale dell’adulto è ormai definito, la ghiandola mammaria persistentemente ingrossata non riceve più segnali per ridursi. Anzi: col tempo il tessuto ghiandolare tende a fibrotizzarsi, diventando più consistente e irreversibile senza intervento chirurgico.
In questi casi, l’attesa non porta benefici e può aggravare la situazione sia strutturalmente — il tessuto fibrotico è più difficile da rimuovere — sia psicologicamente, perché ogni anno in più è un anno trascorso con un disagio corporeo che limita la vita sociale, affettiva e sportiva del giovane.
Quando l’attesa diventa controproducente
Anche prima del completamento della pubertà, ci sono situazioni in cui attendere non è la scelta migliore. Se la ginecomastia causa:
- Dolore persistente e invalidante
- Disagio psicologico severo con ripercussioni sull’autostima, la socialità e il rendimento scolastico
- Asimmetria marcata tra i due lati
- Dimensioni tali da richiedere modifiche drastiche nell’abbigliamento o nei comportamenti quotidiani
…allora è opportuno avere almeno un consulto specialistico, anche solo per valutare il quadro e pianificare il percorso più adeguato, senza necessariamente intervenire subito. Il chirurgo esperto saprà indicare il momento giusto.
Trattamenti non chirurgici: cosa funziona davvero
Prima di arrivare alla chirurgia, è giusto conoscere le opzioni non invasive. In alcuni casi specifici possono avere un ruolo, ma è importante avere aspettative realistiche sulla loro efficacia.
Osservazione attiva e monitoraggio
Nella ginecomastia puberale fisiologica, la strategia più appropriata nei primi 12-24 mesi è l’osservazione attiva. Il ragazzo viene visitato periodicamente — ogni 6 mesi circa — per monitorare l’evoluzione del quadro. Se la ghiandola si riduce progressivamente, si continua ad attendere. Se si stabilizza o cresce, si pianifica la visita chirurgica.
Questa strategia non significa “fare nulla”: significa seguire il paziente con attenzione, aggiornare la diagnosi e intervenire tempestivamente se le condizioni cambiano. L’osservazione attiva è già di per sé un atto medico, non una semplice attesa passiva.
Terapia farmacologica: limiti e indicazioni
Esistono farmaci che possono essere impiegati nella ginecomastia, principalmente tamoxifene e raloxifene (antagonisti dei recettori estrogenici). La loro efficacia è documentata soprattutto nella fase attiva precoce della malattia, quando il tessuto ghiandolare è ancora in crescita. Dopo i 12 mesi dall’insorgenza, quando il tessuto tende a fibrotizzarsi, i farmaci hanno un’efficacia molto ridotta.
Nella ginecomastia puberale fisiologica senza cause patologiche sottostanti, la terapia farmacologica è generalmente sconsigliata: il profilo di effetti collaterali non giustifica l’utilizzo di chemioterapici in un adolescente sano. Per approfondire l’argomento, la pagina ginecomastia farmaci della Clinica Pallaoro tratta nel dettaglio le molecole disponibili e le rispettive indicazioni cliniche.
Dieta, stile di vita e riduzione dell’esposizione estrogenica
Per i ragazzi in sovrappeso, la perdita di peso è una misura concreta e spesso efficace: ridurre il tessuto adiposo significa ridurre l’aromatizzazione periferica degli androgeni in estrogeni, abbassando così la stimolazione sulla ghiandola mammaria. In questi casi, un percorso nutrizionale mirato e un programma di attività fisica possono fare una differenza reale, almeno nella componente adiposa del problema.
È inoltre consigliabile ridurre l’esposizione a fonti di fitoestrogeni (soia in grandi quantità, certi integratori) e interferenti endocrini, anche se l’impatto di questi fattori nella singola persona è difficile da quantificare con precisione. L’abolizione assoluta degli steroidi anabolizzanti, qualora fossero assunti, è ovviamente una priorità.
Quando operare la ginecomastia puberale: i criteri clinici
La decisione di intervenire chirurgicamente sulla ginecomastia puberale non è mai affrettata né automatica. Si basa su una valutazione multidimensionale che tiene conto dell’età del paziente, dell’entità e della composizione della ginecomastia, della sua stabilità nel tempo e dell’impatto sulla qualità di vita.
L’età minima consigliata: perché si aspetta il completamento della pubertà
La regola generale in chirurgia plastica maschile è attendere il completamento dello sviluppo puberale prima di operare. Le ragioni sono sia fisiologiche che strategiche:
- Durante la pubertà attiva, i livelli ormonali sono ancora in fluttuazione. Intervenire troppo presto espone al rischio di recidiva: se la ghiandola non è definitivamente atrofizzata, potrebbe ricrescere dopo la rimozione chirurgica.
- Il completamento della pubertà coincide con la stabilizzazione dell’assetto ormonale, che nella maggior parte dei ragazzi avviene tra i 17 e i 18 anni.
- Aspettare permette anche di distinguere con certezza i casi di regressione spontanea (che non richiedono intervento) da quelli permanenti.
Ginecomastia persistente oltre i 17–18 anni: il momento giusto
Il momento ottimale per l’intervento, nella ginecomastia che non regredisce spontaneamente, è generalmente dopo i 18 anni, quando lo sviluppo è completato. A quest’età:
- La pubertà è conclusa e il rischio di recidiva ormonale è minimo
- Il paziente può esprimere un consenso informato pieno e autonomo
- Il profilo psicologico è più maturo, facilitando il percorso pre e post-operatorio
- I risultati chirurgici sono più stabili e definitivi nel tempo
Nei casi in cui la ginecomastia si sia consolidata con fibrosi significativa, è preferibile non rimandare ulteriormente: il tessuto fibrotico richiede tecniche più elaborate e i risultati possono essere meno netti rispetto a un intervento eseguito su tessuto più “recente”.
Casi in cui l’intervento può essere anticipato
In situazioni eccezionali, il chirurgo può valutare un intervento prima dei 18 anni:
- Ginecomastia di grado III-IV (mammella voluminosa con ptosi) in un ragazzo di 16-17 anni con pubertà già completata
- Disagio psicologico documentato di grave entità, con ripercussioni sulla socialità e sulla salute mentale
- Forme secondarie a causa organica già risolta
In questi casi, la decisione viene sempre presa in accordo tra il chirurgo, il paziente e i genitori, dopo una valutazione congiunta che include, se necessario, un consulto psicologico.
L’intervento chirurgico: tecniche, anestesia e durata
La chirurgia della ginecomastia è oggi un intervento consolidato, tecnicamente affidabile e con un profilo di sicurezza molto elevato quando eseguito da chirurghi plastici esperti in strutture accreditate. La tecnica impiegata dipende dalla composizione del tessuto — ghiandolare, adiposa o mista — e viene pianificata dopo la diagnosi clinica ed ecografica.
Sulla pagina principale dedicata alla ginecomastia è possibile trovare una panoramica completa dell’approccio chirurgico. Di seguito approffondiamo le singole tecniche.
Mastectomia sottocutanea periareolare per la ginecomastia vera
Quando è presente un disco ghiandolare vero — palpabile, consistente, fibrotico — la sua rimozione richiede necessariamente un accesso chirurgico. La tecnica standard prevede una piccola incisione nel margine inferiore dell’areola (incisione periareolare): una cicatrice che sfrutta la naturale transizione cromatica tra l’areola pigmentata e la cute circostante, risultando pressoché invisibile a guarigione avvenuta.
Attraverso questa incisione, il chirurgo accede alla ghiandola mammaria, la disseca con precisione dai tessuti circostanti e la rimuove completamente. La procedura dura in genere tra i 45 e i 90 minuti, a seconda dell’entità della ginecomastia e della presenza di aderenze fibrotiche. Alla Clinica Pallaoro viene impiegata una tecnica laser-assistita che consente incisioni più fini e una guarigione più rapida, con cicatrici ulteriormente minimizzate.
Per approfondire le specificità della ginecomastia vera e il suo trattamento chirurgico, la Clinica Pallaoro ha una sezione dedicata sul proprio sito.
Liposuzione pettorale per la pseudoginecomastia o la forma mista
Quando il volume è determinato prevalentemente o esclusivamente da grasso — pseudoginecomastia — la soluzione chirurgica di elezione è la liposuzione pettorale. Attraverso una o due piccole incisioni laterali di pochi millimetri, si introduce una cannula sottile che aspira il tessuto adiposo in eccesso, ridefinendo il profilo del petto senza lasciare cicatrici significative.
Nella ginecomastia mista, liposuzione e mastectomia vengono eseguite in combinazione: prima si rimuove il grasso periferico con la liposuzione, poi si accede alla ghiandola attraverso l’incisione periareolare. Questo approccio combinato garantisce il risultato più naturale e armonioso, evitando irregolarità o avvallamenti nel profilo del torace.
Anestesia locale con sedazione: il paziente torna a casa in giornata
L’intervento di ginecomastia viene generalmente eseguito in anestesia locale con sedazione profonda, evitando nella maggior parte dei casi l’anestesia generale. Questa scelta rende la procedura più sicura, elimina i fastidi legati al risveglio dall’anestesia totale (nausea, disorientamento) e permette al paziente di tornare a casa poche ore dopo l’operazione, in regime di day surgery.
La sedazione garantisce che il paziente sia completamente rilassato e non avverta dolore durante l’intervento, pur mantenendo un livello di coscienza che consente un recupero immediato e sicuro. L’anestesista monitora continuamente le funzioni vitali per tutta la durata della procedura.
Il decorso post-operatorio: cosa aspettarsi settimana per settimana
Il recupero dopo la chirurgia della ginecomastia è generalmente rapido e ben tollerato, specialmente nei pazienti giovani. Sapere cosa aspettarsi giorno per giorno aiuta a viverlo con meno ansia e a rispettare le indicazioni del chirurgo per ottenere il miglior risultato possibile.
Prima settimana: compressione, riposo e gestione del gonfiore
Subito dopo l’intervento viene applicata una fascia elastica compressiva sul torace. Questo presidio è fondamentale: la compressione riduce l’edema, previene l’accumulo di sieroma (liquido sieroso) e aiuta la pelle ad aderire al piano muscolare sottostante. Va indossata 24 ore su 24 per le prime 3-4 settimane, con le modalità indicate dal chirurgo.
Il gonfiore post-operatorio è sempre presente nelle prime ore e nei primi giorni. Inizia a ridursi dal terzo-quarto giorno e scompare quasi completamente entro 2-3 settimane. Il dolore è solitamente lieve — descritto dai pazienti come un forte indolenzimento muscolare — e si gestisce facilmente con comuni analgesici da banco.
Per i primi due giorni è consigliabile riposare, evitare di sollevare le braccia e non fare sforzi che mettano in tensione il petto. Piccole trasfusioni di sangue nella zona operata (ecchimosi) sono normali e si riassorbono nell’arco di 1-2 settimane.
Ritorno a scuola, alla vita sociale e allo sport
Le principali tappe del recupero nei pazienti giovani sono:
- Dopo 48-72 ore: ritorno alle attività sedentarie, compresa la scuola e lo studio
- Dopo 10-15 giorni: rimozione delle suture esterne; possibilità di fare la doccia normalmente
- Dopo 3-4 settimane: ripresa dell’attività fisica leggera (camminata, bici indoor)
- Dopo 4-6 settimane: ritorno completo allo sport, comprese le attività che coinvolgono i muscoli pettorali
Il momento psicologicamente più importante arriva spesso intorno alla quarta-sesta settimana, quando il gonfiore si è riassorbito e il nuovo profilo del torace comincia a delinearsi chiaramente. Per molti ragazzi è la prima volta, dopo mesi o anni, che guardano allo specchio senza disagio.
Le cicatrici periareolari: evoluzione e invisibilità a lungo termine
Le cicatrici della ginecomastia vera seguono un’evoluzione prevedibile e generalmente molto soddisfacente:
- Nelle prime settimane: la cicatrice è rossastra e leggermente rilevata — fase fisiologica di guarigione
- Tra il 2° e il 6° mese: progressivo schiarimento e appiattimento
- Dopo 12 mesi: la cicatrice si è fusa cromaticamente con la cute dell’areola, rendendosi praticamente indistinguibile a distanza normale
La posizione periareolare è strategicamente vantaggiosa proprio per questo: il naturale contrasto di colore tra areola e cute circostante “mimetizza” la cicatrice in modo molto efficace. La qualità finale dipende anche dalla fototipia e dalla tendenza cicatriziale individuale; nei pazienti giovani la guarigione è generalmente ottima.
Risultati attesi: cosa cambia davvero dopo l’intervento
È importante che il paziente — e i suoi genitori — abbiano aspettative chiare e realistiche sull’intervento. La chirurgia della ginecomastia non crea pettorali scolpiti: rimuove il tessuto in eccesso, riportando il torace al suo profilo naturale. Il risultato è un petto piatto, proporzionato e maschile, non una trasformazione radicale della morfologia corporea.
Risultato estetico: torace piatto, definitivo, naturale
Quando il tessuto ghiandolare viene rimosso completamente attraverso la mastectomia, il risultato è da considerarsi permanente e definitivo. La ghiandola mammaria rimossa non ricresce, purché non intervengano nuovi squilibri ormonali (ad esempio, per uso di anabolizzanti o sviluppo di patologie endocrine).
Nel caso della liposuzione per pseudoginecomastia, il risultato è anch’esso stabile a condizione che il peso corporeo venga mantenuto: un aumento di peso significativo potrebbe portare a nuovo accumulo adiposo nell’area trattata, anche se le cellule adipose asportate non si rigenerano.
I risultati sono visibili già dopo poche settimane, quando si riduce il gonfiore post-operatorio. La forma definitiva si stabilizza intorno ai 3-6 mesi dall’intervento, quando i tessuti si sono completamente assestati. Le fotografie del prima e dopo disponibili nella sezione foto ginecomastia della Clinica Pallaoro documentano concretamente i risultati ottenuti.
Benefici psicologici: autostima, relazioni, corpo vissuto con serenità
L’impatto psicologico dell’intervento è spesso quello che i pazienti descrivono come il cambiamento più significativo. Non è esagerato affermare che per molti ragazzi si tratta di una svolta:
- Tornano a fare sport, andare in piscina, al mare, in palestra senza ansia
- Non cercano più di nascondere il petto con abbigliamento strategico
- Recuperano naturalezza nelle relazioni con i coetanei e nelle prime esperienze affettive
- Riferiscono un generale miglioramento dell’autostima e della qualità di vita
La letteratura medica conferma questo dato: studi clinici sulla qualità di vita dopo la correzione chirurgica della ginecomastia mostrano miglioramenti significativi e duraturi nelle scale di autostima, soddisfazione corporea e benessere psicosociale. La chirurgia estetica, in questo caso, non è un capriccio: è una risposta a un disagio reale e documentato.
FAQ: le domande più frequenti sulla ginecomastia puberale
1. La ginecomastia puberale passa sempre da sola?
Nella maggioranza dei casi sì — circa il 90% dei ragazzi vede una regressione spontanea entro 2-3 anni dall’esordio. Tuttavia, in un 5-10% dei casi il tessuto rimane e tende anzi a stabilizzarsi. Superata la pubertà, le probabilità di regressione spontanea si riducono drasticamente. Se la ginecomastia persiste oltre i 17-18 anni, è opportuno valutare l’opzione chirurgica.
2. A che età è giusto operarsi?
La regola generale è attendere il completamento della pubertà, che nella maggior parte dei maschi avviene tra i 17 e i 18 anni. Operare prima espone al rischio di recidiva. In casi selezionati — ginecomastia volumetrica con disagio psicologico severo e pubertà già conclusa — il chirurgo può valutare un anticipo, ma sempre in accordo con il paziente e i genitori.
3. L’intervento è definitivo o la ginecomastia può ricrescere?
Se il tessuto ghiandolare viene rimosso completamente, la ricrescita è estremamente improbabile. Il rischio residuo esiste in caso di nuovi squilibri ormonali (ad esempio per uso di anabolizzanti, terapie ormonali, o sviluppo di patologie endocrine). Mantenendo uno stile di vita sano e un peso stabile, il risultato chirurgico si mantiene nel tempo.
4. Quanto dura l’intervento e com’è il recupero?
L’intervento dura generalmente tra 45 e 90 minuti. Il paziente viene dimesso in giornata, in regime di day surgery. Il ritorno alle attività normali (scuola, vita quotidiana) avviene dopo 2-3 giorni. Lo sport intenso può essere ripreso dopo 4-6 settimane.
5. Le cicatrici si vedono?
Le cicatrici periareolari, posizionate al margine inferiore dell’areola, beneficiano di una posizione anatomica strategica. Nei mesi successivi all’intervento si schiariscono e si fondono progressivamente con il colore naturale dell’areola, diventando praticamente invisibili a guarigione completata. Nei pazienti giovani il processo di guarigione è generalmente ottimo.
6. L’anestesia generale è obbligatoria?
No. Nella grande maggioranza degli interventi di ginecomastia alla Clinica Pallaoro si utilizza l’anestesia locale con sedazione profonda, che garantisce pieno comfort al paziente senza ricorrere all’anestesia generale. La scelta definitiva viene sempre condivisa con l’anestesista in sede di valutazione pre-operatoria.
7. Mio figlio ha 16 anni: possiamo già fare una visita?
Assolutamente sì. La visita specialistica non impegna a nessun intervento: serve a valutare il quadro clinico, ottenere una diagnosi precisa e pianificare il percorso più adeguato. In molti casi, la visita rassicura sia il ragazzo che i genitori e conferma che si può attendere in serenità. In altri, permette di programmare per tempo un intervento mirato al momento giusto.
8. La ginecomastia puberale è collegata a problemi ormonali gravi?
Nella grande maggioranza dei casi no. La ginecomastia puberale è un fenomeno fisiologico legato al normale (anche se temporaneamente squilibrato) sviluppo ormonale. Solo in una minoranza di casi — quando è associata ad altri segnali clinici o non regredisce nel tempo atteso — si richiedono accertamenti endocrinologici per escludere cause patologiche. È per questo che la valutazione specialistica è sempre il primo passo consigliato.
9. Ci sono alternative all’operazione?
Per la ginecomastia puberale fisiologica in fase attiva, l’attesa è la prima alternativa. In rari casi selezionati si può discutere con il medico una terapia farmacologica di breve durata. Per il tessuto fibrotico stabilizzato nell’adulto, la chirurgia resta l’unica opzione con risultati prevedibili e duraturi: nessun farmaco, integratore o trattamento topico è in grado di rimuovere il tessuto ghiandolare già formato.
10. Cosa portare alla prima visita?
Alla prima visita è utile portare qualsiasi esame già effettuato (ecografia mammaria, esami del sangue con pannello ormonale). Non è necessario portare documentazione particolare. Per i pazienti minorenni è richiesta la presenza di almeno un genitore o tutore legale. La segreteria della Clinica Pallaoro fornirà tutte le indicazioni pratiche al momento della prenotazione.